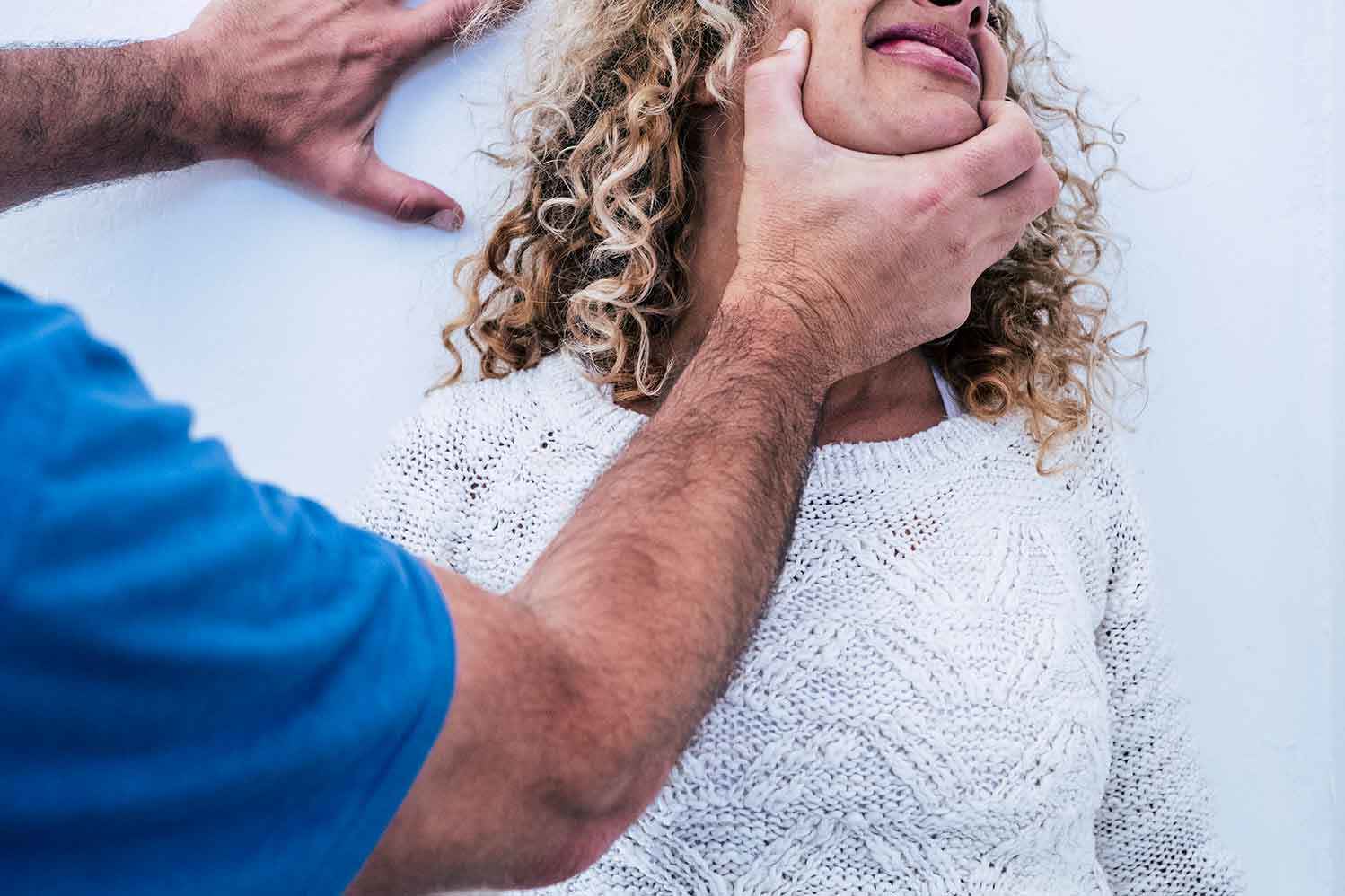
Gewalt in der Pflege II: Erkennen, Handeln und Schützen - als Angehörige:r
Wenn Vertrauen wankt – Dein Bauchgefühl zählt! Vielleicht spürst Du seit Wochen, dass etwas nicht stimmt: kleine blaue Flecken, ein unsicherer Blick, ein verstummtes Lächeln. Gerade in der Pflege ist Dein Bauchgefühl oft der erste Hinweis auf ein Problem. Gewalt in der Pflege ist ein reales – und leider häufig verdrängtes – Thema. Dieser Leitfaden hilft Dir, Anzeichen von Gewalt in der Pflege früh zu erkennen, richtig zu handeln und Deine Liebsten wirksam zu schützen. Mit Checklisten, Schritt-für-Schritt-Plänen und offiziellen Anlaufstellen für Österreich und Deutschland.
Hast Du Dich auch schon gefragt, ob Deine Mutter im Pflegeheim wirklich gut versorgt ist? Ob der Pflegedienst bei Deinem Vater immer so liebevoll ist, wie er vorgibt? Vielleicht spürst Du seit Wochen, dass etwas nicht stimmt – kleine blaue Flecken, unsichere Blicke, ein verstummtes Lächeln. Dieses ungute Gefühl ist die wichtigste Warnung, die Du nicht ignorieren darfst.
Die Geschichte von Frau Schmidt Frau Schmidt (65) bemerkte, dass ihre Mutter, die zu Hause von einer 24-Stunden-Kraft betreut wurde, sich plötzlich zurückzog. Die Mutter wirkte ängstlich und vermied es, vor der Pflegeperson zu sprechen. "Es war, als würde ein Schalter umgelegt," erzählte Frau Schmidt später. "Ich sah keine offenen Verletzungen, aber ich spürte die Angst in ihren Augen. Ich wusste, ich musste handeln."
Gewalt in der Pflege ist ein reales und leider oft verdrängtes Problem, das sich hinter verschlossenen Türen abspielt. Doch Deine Wachsamkeit kann zum entscheidenden Schutzfaktor werden.
Klare Botschaft: Gewalt in der Pflege ist niemals akzeptabel – egal, von wem sie ausgeht. Als Angehörige:r hast Du ein Recht darauf, dass Dein:e Liebste:r sicher und würdevoll behandelt wird. Wir zeigen Dir, wie Du Klarheit gewinnst und Deine Liebsten schützt.
Wenn Du an „Gewalt in der Pflege“ denkst, stellst Du Dir vielleicht sichtbare Verletzungen vor – blaue Flecken, Prellungen, Stürze. Doch Gewalt beginnt oft leise: mit einem verletzenden Ton, einer verweigerten Hilfe oder einem Moment der Demütigung, der niemandem auffällt.
Gerade in der Pflege ist es wichtig, genauer hinzusehen – denn viele Formen von Gewalt bleiben lange unentdeckt. Angehörige spüren meist als Erste, wenn das Vertrauen wankt oder etwas nicht stimmt.
Gewalt ist mehr als nur Schlagen: Was Du wissen musst
Die Weltgesundheitsorganisation (WHO) beschreibt Gewalt gegen ältere Menschen als jede einmalige oder wiederholte Handlung oder das Unterlassen einer angemessenen Reaktion innerhalb einer Vertrauensbeziehung, die Schaden oder Leid zufügt.
Das bedeutet: Gewalt kann körperlich, psychisch, sexualisiert, finanziell oder durch Vernachlässigung und Freiheitsentzug geschehen – manchmal sogar unbewusst, aber immer mit Folgen.
Formen der Gewalt – verständlich erklärt
Noras Wichtig Hinweis: Fixierungen oder Einschränkungen sind nur erlaubt, wenn eine akute Eigen- oder Fremdgefährdung besteht, und müssen ärztlich angeordnet, dokumentiert und regelmäßig überprüft werden.
Typische Alltagssituationen, die leicht übersehen werden
- „Ich hab jetzt keine Zeit!“ Beim Waschen wird hastig zugegriffen, Schmerzen werden ignoriert. → Körperliche Gewalt – auch ohne sichtbare Verletzung.
- „Wenn Du weiter jammerst, geh’ ich.“ Pflegebedürftige werden emotional unter Druck gesetzt, ihre Gefühle abgewertet. → Psychische Gewalt – erzeugt Angst und Scham.
-
„Heute machen wir die Dusche nicht, das passt schon.“ Körperpflege fällt regelmäßig aus, Kleidung bleibt schmutzig, Geruch nimmt zu.
→ Vernachlässigung – oft aus Zeitdruck oder Überforderung. - „Ich erledige das mit der Bank für Dich.“ Geld oder Karten werden an Dritte weitergegeben, kleine Beträge verschwinden. → Finanzielle Ausbeutung – beginnt oft im Kleinen.
- „Ohne Rollator ist es sicherer, bleib lieber sitzen.“ Bewegung wird eingeschränkt, Türen werden abgeschlossen. → Freiheitsentzug – Verlust von Selbstbestimmung.
Wenn das Lächeln verstummt – und was Du dann tun kannst
Frau Klum telefonierte jeden Abend mit ihrer Tochter – bis ein neuer Pflegedienst kam. Plötzlich hieß es, sie sei „müde“ oder „nicht ansprechbar“. Beim nächsten Besuch roch die Kleidung streng, am Arm zeigten sich Druckstellen. Auf die Frage, ob alles in Ordnung sei, flüsterte sie: „Ich will keinen Ärger machen.“
Wenn mehrere Warnzeichen gleichzeitig auftreten – Rückzug, Angst, hygienische Vernachlässigung oder körperliche Spuren – ist es wichtig, schnell, aber ruhig zu handeln. Notiere alles, was Dir auffällt: Datum, Uhrzeit, Beobachtungen, wer anwesend war. Sprich anschließend mit der Pflegedienstleitung oder der verantwortlichen Betreuungsperson.
Wenn sich die Situation nicht bessert oder Du einen ernsthaften Verdacht auf Gewalt hast, kannst – und solltest – Du Dich an offizielle Stellen wenden.
In Österreich
- Heimaufsicht (Landesregierung) – überwacht Pflegeheime und -einrichtungen in jedem Bundesland.
- Patientenanwaltschaft – unabhängige Anlaufstelle zum Schutz der Rechte von Patient:innen und Bewohner:innen.
- Sozialministeriumservice (Gewaltschutz & Pflege-Hotline) – bietet österreichweite Beratung und Vermittlung.
- Polizei (Notruf 133 / 112) – bei akuter Gefahr oder Verdacht auf strafbare Handlungen.
Wichtige Kontakte:
- Sozialministeriumservice Pflege-Hotline 050 233 703
- Frauenhelpline gegen Gewalt 0800 222 555
In Deutschland
- Heimaufsicht - (Landes- oder Kommunalbehörden) – zuständig für Beschwerden über Pflegeheime und mobile Pflegedienste.
- Pflegestützpunkte – bieten kostenlose und vertrauliche Beratung bei Verdacht auf Misshandlung oder Überforderung.
- Unabhängige Patientenberatung Deutschland (UPD) – berät bundesweit anonym und kostenfrei.
- Polizei (Notruf 110 / 112) – bei unmittelbarer Gefahr oder Verdacht auf Gewalt.
Wichtige Kontakte:
- Hilfetelefon 0800 116 016 (kostenlos & 24 Stunden erreichbar)
- Pflege-Hotline des Bundesgesundheitsministeriums 030 340 60 66 02
In der Europäischen Union
Auch auf EU-Ebene gibt es Unterstützung und Schutz, besonders wenn Pflege grenzüberschreitend organisiert ist:
- Europäische Opfer-Hotline - 116 006 (in den meisten EU-Ländern, kostenlos, 24/7, in mehreren Sprachen)
- European Institute for Gender Equality (EIGE) – stellt europaweite Informationen zu Gewaltprävention und Schutz älterer Menschen bereit.
- SOLVIT & Your Europe Advice – helfen bei Problemen mit Behörden oder Pflegeeinrichtungen in anderen EU-Ländern.
Kulturelle Unterschiede fair verstehen
Pflege ist heute vielfältig – genau wie die Menschen, die sie leisten. Viele Betreuungskräfte kommen aus unterschiedlichen Ländern und bringen ihre eigenen Werte, Gewohnheiten und Kommunikationsstile mit. Das kann den Alltag bereichern – manchmal aber auch zu Missverständnissen führen. Nicht jedes ungewohnte Verhalten bedeutet automatisch Gewalt.
Zum Beispiel kann es kulturell bedingt sein, dass eine Pflegekraft Blickkontakt vermeidet (als Zeichen von Respekt), Essen anders zubereitet oder sich zurückhaltender im Umgang mit Emotionen zeigt. Auch religiöse Gebete oder bestimmte Rituale im Alltag können ungewohnt wirken, ohne dass sie etwas Negatives bedeuten.
Doch klar ist: Respektlosigkeit, Beschimpfung, Nötigung, körperliche Übergriffe oder Vernachlässigung sind niemals kulturell zu rechtfertigen. Pflege darf nie die Würde oder Sicherheit eines Menschen verletzen – unabhängig von Sprache, Herkunft oder Tradition. Empathie und klare Kommunikation sind der Schlüssel, um Missverständnisse zu vermeiden.
- Frag ruhig nach, wenn Du etwas nicht verstehst („Wie meinst Du das?“ oder „Ist das bei Euch so üblich?“).
- Erkläre offen, was Deinem Angehörigen wichtig ist – etwa bei Ernährung, Hygiene oder Tagesabläufen.
- Sprich Konflikte früh an, bevor sie sich verfestigen.
Vertraue Deinem Bauchgefühl! Wenn Du seit Wochen spürst, dass etwas nicht stimmt – dass Dein Angehöriger ängstlicher, stiller oder zurückgezogener wirkt – dann ist dieses Gefühl wichtig. Es ist oft das erste Warnsignal, dass etwas nicht in Ordnung ist.
Viele Formen von Gewalt oder Vernachlässigung bleiben lange unentdeckt, weil sie sich schleichend entwickeln. Angehörige bemerken oft kleine Veränderungen im Verhalten oder im äußeren Erscheinungsbild – und genau diese Beobachtungen können entscheidend sein, um früh zu handeln.
Dein Beobachtungs-Check: Wann Du hellhörig werden solltest
Nutze die folgende Checkliste, um Deine Eindrücke festzuhalten. Sie hilft Dir, Muster zu erkennen – denn je mehr Anzeichen sich häufen, desto wahrscheinlicher ist, dass Handlungsbedarf besteht.
Drucke die Liste aus oder führe sie digital – kleine Notizen im Alltag können später sehr hilfreich sein, wenn Du mit Pflegepersonal, Ärzt:innen oder Behörden sprichst.
Einzelne Punkte können noch kein Beweis für Gewalt sein – aber sie sind Hinweise, die Du ernst nehmen solltest. Gerade Kombinationen aus körperlichen, psychischen und sozialen Veränderungen sind ein deutliches Warnsignal.
Wenn Du mehrere dieser Punkte mit „Ja“ beantwortest, ist es Zeit, aktiv zu werden – zunächst mit einer ruhigen Beobachtung und einem Gespräch, später (wenn nötig) mit klaren Schritten.
Ampelmodell – So reagierst Du richtig
Nicht jedes Anzeichen bedeutet sofort akute Gefahr. Aber je stärker oder häufiger ein Warnsignal auftritt, desto entschiedener solltest Du handeln. Das folgende Ampelmodell hilft Dir, die Situation richtig einzuschätzen und angemessen zu reagieren:
Dieses Modell kann Dir helfen, Unsicherheit in Handlungsfähigkeit zu verwandeln. Es geht nicht darum, sofort Schuldige zu suchen, sondern zuerst Sicherheit zu schaffen – für Deinen Angehörigen und für Dich selbst.
Auch wenn Gewalt niemals zu entschuldigen ist, hilft es, ihre Hintergründe zu verstehen – denn nur so kannst Du frühzeitig gegensteuern. Gewalt in der Pflege entsteht selten aus bösem Willen, sondern oft aus einer Kette von Belastungen, die zu Überforderung, Erschöpfung und Kontrollverlust führen.
Überforderung im System
In Österreich und Deutschland herrscht seit Jahren Pflegekräftemangel. Viele Teams arbeiten am Limit: zu wenig Personal, zu viele Aufgaben, zu hoher Zeitdruck.
Pflegekräfte wollen helfen – doch wenn sie ständig unter Druck stehen, kann das zu emotionaler Abstumpfung, Gereiztheit oder unbewusster Härte führen. Auch mangelnde Schulungen, fehlende Supervision oder schlechte Kommunikation im Team verschärfen das Risiko.
Besonders in stressigen Momenten – etwa beim Waschen, Umlagern oder in der Nachtschicht – kann sich Frustration entladen. So entsteht eine Spirale aus Überforderung, Schuldgefühlen und weiterem Druck.
Beispiel: Eine übermüdete Pflegekraft wird in der Spätschicht angegriffen oder beleidigt. Statt ruhig zu reagieren, antwortet sie schroff oder packt fester zu. Am nächsten Tag fühlt sie sich schuldig – doch das Muster wiederholt sich, weil die Ursachen im System bleiben.
Hier ist Aufklärung und Unterstützung gefragt, nicht Verurteilung. Gute Einrichtungen fördern Teamgespräche, Deeskalationstrainings und psychologische Begleitung, um genau solche Situationen zu verhindern.
Isolation der Angehörigen
Nicht nur professionelle Pflegekräfte, auch pflegende Angehörige geraten leicht an ihre Grenzen. Viele kümmern sich Tag und Nacht um ihre Liebsten – oft ohne Pause, ohne Unterstützung und ohne Anerkennung.
Der Alltag kann dabei zur stillen Überforderung werden: Schlafmangel, Sorge, finanzielle Belastung und emotionale Erschöpfung wirken zusammen. Wenn dann noch die eigene Gesundheit leidet, ist der Geduldsfaden irgendwann dünn.
Typischer Verlauf: Zuerst kommen Erschöpfung und Gereiztheit. Dann kleine Konflikte: „Ich kann nicht mehr!“ oder „Warum bist Du so schwierig?“ Schließlich folgen Schuldgefühle – und manchmal der Griff zu härteren Worten oder ungeduldigen Handlungen.
Viele Angehörige bemerken gar nicht, dass sie überfordert sind – sie funktionieren einfach weiter. Deshalb ist es so wichtig, frühzeitig Hilfe anzunehmen: Tagespflege, Kurzzeitpflege, Selbsthilfegruppen oder professionelle Betreuung entlasten enorm.
Fehlende Kommunikation und Tabus
Ein weiterer Grund, warum Gewalt entsteht oder bestehen bleibt, sind Tabus. Viele Betroffene – Pflegekräfte wie Angehörige – trauen sich nicht, über schwierige Situationen zu sprechen. Sie fürchten, verurteilt oder missverstanden zu werden. Doch genau dieses Schweigen lässt Probleme wachsen.
Oft hilft schon ein ehrliches Gespräch mit einer neutralen Person, um Entlastung zu schaffen oder Lösungen zu finden. Auch professionelle Beratungsstellen oder Plattformen wie noracares.at können helfen, neue Wege zu finden – bevor Konflikte eskalieren.
Gewalt in der Pflege zeigt sich nicht immer nur in eine Richtung. Manchmal wenden sich Aggressionen von Pflegebedürftigen gegen Angehörige oder Pflegekräfte – etwa aus Verwirrung, Angst, Schmerzen oder Kontrollverlust. Das kann tief verunsichern: Du gibst Dein Bestes, und plötzlich schlägt Dir Wut entgegen. Wichtig: Du bist nicht schuld. Solche Situationen haben Ursachen – und es gibt Wege, sie sicher zu entschärfen. Aggression ist oft kein Angriff auf Dich, sondern ein Hilferuf. Wenn Du die Ursache erkennst, kannst Du Verständnis zeigen, Grenzen setzen – und Euch beide schützen.
Warum kommt es zu Aggressionen?
Aggressives Verhalten bei einem kranken Angehörigen kann viele Ursachen haben – und hat nur selten etwas mit Dir persönlich zu tun. Besonders häufig zeigt es sich bei Demenz, Alzheimer, Depression oder Delir, wenn Menschen Schmerzen haben, sich überfordert fühlen oder Dinge vergessen.Auch körperliches Unwohlsein, Angst, Scham in intimen Pflegesituationen, Überreizung oder das Gefühl, nicht verstanden zu werden, können Aggressionen auslösen. Solche Reaktionen sind oft ein Hilferuf – ein Ausdruck von Überforderung, Schmerz oder Verwirrung.
Manchmal entstehen Aggressionen auch durch bestimmte Krankheiten oder Nebenwirkungen von Medikamenten, die das Verhalten und die Wahrnehmung verändern können. Häufig richtet sich die Wut oder Gereiztheit gegen die Person, die sich am meisten kümmert – also gegen Dich. Nicht, weil Du etwas falsch machst, sondern weil Du am nächsten und am sichersten bist. In vielen Fällen ist der betroffene Mensch sich seines Verhaltens gar nicht vollständig bewusst.
Typische Auslöser (häufig medizinisch bedingt):
- Akute Verwirrtheit / Delir: z. B. durch Infekte, Dehydrierung, Medikamentenwechsel
- Demenzsymptome: Misstrauen, Verkennen von Personen oder Situationen („Sundowning“)
- Unerkannte Schmerzen: etwa bei Bewegung, Wundpflege oder Sturzfolgen
- Stress und Überreizung: zu viel Lärm, Licht, Unruhe oder Fremde
- Gefühl von Kontrollverlust oder Scham: besonders bei Intimpflege oder Hilflosigkeit
Warnzeichen früh erkennen
Oft kündigt sich aggressives Verhalten an – durch kleine Veränderungen, die leicht zu übersehen sind:
- Plötzliche Gereiztheit oder Abwehrgesten
- Lauteres Sprechen, Schimpfen oder fixierende Blicke
- Hände zu Fäusten, Wegstoßen oder Schlagversuche
- Wiederkehrende Stimmungseinbrüche am Abend („Sundowning“)
Wenn Du solche Muster bemerkst, ist es Zeit, genauer hinzusehen und rechtzeitig gegenzusteuern.
Dein 5-Punkte-Schutzplan bei Aggressionen
Wenn Dein Angehöriger plötzlich laut wird, abwehrend reagiert oder körperlich aggressiv wird, ist das ein Moment, in dem sich Verunsicherung, Angst und Hilflosigkeit schnell breitmachen können. Solche Situationen entstehen meist unerwartet – und genau deshalb ist es wichtig, einen klaren Plan im Kopf zu haben.
Dieser 5-Punkte-Plan hilft Dir, ruhig zu bleiben, Sicherheit zu schaffen und gezielt zu handeln, ohne die Situation weiter eskalieren zu lassen. Er wurde aus Erfahrungen in der professionellen Pflege und häuslichen Betreuung entwickelt – und lässt sich in jedem Alltag anwenden.
Sicherheit zuerst - Bleib ruhig, geh auf Abstand, halte Auswege frei.
Vermeide körperlichen Widerstand oder Konfrontation.
- Bei Gefahr: 112 (AT/DE) bzw. 133 (AT) / 110 (DE) anrufen.
Deeskalation in der Situation - Sprich ruhig und tief, nutze kurze, klare Sätze und Ich-Botschaften („Ich helfe Dir gleich, ich bin da.“).
- Reduziere Reize: TV, Radio, grelles Licht, viele Personen.
- Kündige Schritte an: „Ich wasche jetzt Deine Hände, ist das okay?“
- Biete Wahlmöglichkeiten: „Erst trinken oder erst Zähne putzen?“
- Mehr dazu findest Du in: Teil 1 „Gewalt in der Pflege I: Erkennen, Vorbeugen & Deine Sicherheit als Pflegekraft“ sowie im Artikel „So besänftigst Du Aggressionen bei Pflegepatienten: Tipps zur erfolgreichen Deeskalation“ – mit praktischen Tipps für Pflegekräfte und Angehörige.
Medizinische Ursachen abklären - Suche zeitnah ärztliche Abklärung (z. B. Infekt, Schmerz, Nebenwirkungen, Delir). Häufig lässt sich Aggression durch medizinische Behandlung oder Anpassung von Medikamenten deutlich verringern.
- Routinen & Umgebung anpassen - Schaffe feste Tagesstrukturen, vertraute Gegenstände und ruhige Pflegezeiten. Plane die Intimpflege zu Tageszeiten, an denen Dein Angehöriger entspannter ist. Akzeptiere Stopp-Signale – manchmal hilft eine Pause mehr als Druck.
-
Deine Grenzen schützen - Versuch nicht, alles allein zu schaffen. Hol Dir Unterstützung (Kurzzeitpflege, Tagespflege, stundenweise Entlastung).
Dokumentiere auffällige Situationen: Datum, Auslöser, Verlauf, was geholfen hat. Achte auf Deine eigene Sicherheit – körperlich und seelisch.
Wenn Liebe an Grenzen stößt
Herr R., 82 Jahre alt, war immer ein ruhiger, liebevoller Mensch. Doch seit einigen Monaten hat sich etwas verändert. Seine Tochter, die ihn zu Hause pflegt, bemerkt, dass er gegen Abend zunehmend unruhig, laut und abweisend wird.
„Gegen 19 Uhr beginnt es fast jeden Tag“, erzählt sie. „Er schimpft, schlägt um sich oder weigert sich, ins Bad zu gehen. Ich war völlig überfordert – das war nicht mehr mein Papa.“
Zuerst dachte sie, es liege an ihr – vielleicht zu wenig Geduld, der falsche Ton, zu viel Stress. Doch der Hausarzt stellt fest: Herr R. leidet an einem Harnwegsinfekt, der Schmerzen verursacht und zusätzlich eine Verwirrtheit (Delir) auslöst.
Mit der angepassten Medikation und viel Geduld beginnt sich die Situation langsam zu bessern. Gemeinsam mit der Familie entwickelt die Tochter einen neuen Ablauf:
- Die Intimpflege wird auf den frühen Nachmittag verlegt, wenn Herr R. wacher und entspannter ist.
- Am Abend werden Licht und Geräusche gedämpft, Radio und Fernseher ausgeschaltet, eine ruhige Atmosphäre geschaffen.
- Jeder Pflegeschritt wird vorher angekündigt – „Ich wasche Dir jetzt die Hände, ist das in Ordnung?“ – und Herr R. darf zwischen zwei Möglichkeiten wählen, um Kontrolle zurückzugewinnen.
Nach einigen Tagen zeigt sich eine deutliche Veränderung: Die Ausbrüche werden seltener, kürzer und milder. Herr R. wirkt ruhiger, seine Tochter traut sich wieder, Nähe zuzulassen. An besonders anstrengenden Tagen kommt nun ein stundenweiser Betreuungsdienst, damit sie sich erholen und neue Kraft tanken kann.
„Ich habe gelernt, dass Aggression oft ein Zeichen von Schmerz oder Angst ist – nicht von Bosheit“, sagt sie heute. „Er wollte mich nicht verletzen. Er war einfach verloren in seiner Verwirrung. Jetzt haben wir beide wieder etwas Frieden gefunden.“
Mini-Checkliste: Was heute schon hilft
Manchmal sind es kleine, klare Schritte, die sofort Erleichterung bringen – sowohl für Dich als auch für Deinen Angehörigen. Diese Checkliste hilft Dir, Struktur und Sicherheit in schwierigen Momenten zu bewahren:
Diese Maßnahmen können helfen, akute Situationen zu entschärfen und langfristig ruhiger zu gestalten.
Kommunikations-Skripte für heikle Momente
Klarheit, Ruhe und Empathie sind Deine stärksten Werkzeuge. In emotional aufgeladenen Situationen helfen einfache, beruhigende Sätze mehr als Diskussionen oder Erklärungen:
- „Ich merke, es ist zu viel. Wir machen kurz Pause und atmen.“
- „Ich bin da. Du bist sicher. Wir schaffen das zusammen – Schritt für Schritt.“
- „Tut es irgendwo weh? Sollen wir erst trinken und dann weitermachen?“
Diese kurzen, ruhigen Sätze wirken wie ein emotionaler Anker. Sie zeigen Verständnis, vermitteln Sicherheit und helfen, Vertrauen wiederherzustellen – selbst in schwierigen Momenten.
Wann sofort Hilfe holen
Es gibt Situationen, in denen Du nicht mehr allein handeln solltest:
- Wiederholte körperliche Übergriffe – Schlagen, Würgen, Treten, Werfen von Gegenständen
- Stürze, Verletzungen oder Selbstgefährdung (z. B. Herd, Treppe, offenes Fenster)
- Du fühlst Dich akut bedroht oder überfordert
- In diesen Fällen gilt: Ruf sofort Hilfe. Notruf 112 / Polizei 133 (AT) / 110 (DE) Sicherheit steht immer an erster Stelle – für Deinen Angehörigen und für Dich.
Recht & Schutz
Du hast das Recht, Grenzen zu setzen und gefährliche Situationen zu beenden. In akuten Fällen ist polizeiliche Unterstützung zulässig und richtig – sie dient Deinem Schutz und dem Schutz des Pflegebedürftigen.
Eine sorgfältige Dokumentation (Datum, Uhrzeit, Situation, Reaktion, Zeugen) hilft Ärzt:innen, Pflegefachkräften und Behörden, die richtigen Maßnahmen einzuleiten und Unterstützung zu organisieren.
Noras Tipp: Wenn Dein Angehöriger aggressiv wird – ob aus Krankheit, Angst oder Überforderung – gilt: Du darfst Dir Hilfe holen. Auf noracares.at findest Du empathische und geprüfte Betreuungskräfte, die Dich unterstützen – von stundenweiser Entlastung bis zur 24-Stunden-Betreuung. Denn niemand sollte in solchen Momenten allein sein.
Wenn Du Anzeichen von Gewalt in der Pflege wahrnimmst, brauchst Du einen klaren, ruhigen Fahrplan. Das Ziel ist immer dasselbe: Sicherheit herstellen, Klarheit schaffen, wirksam schützen. Die folgenden Schritte sind so aufgebaut, dass Du sie direkt anwenden kannst – zu Hause, im Pflegeheim oder mit einem mobilen Dienst.
Sofortmaßnahmen bei Verdacht – der 5-Schritte-Plan
Du brauchst keine Beweise, um Fragen zu stellen oder Unterstützung zu holen. Ein begründetes Bauchgefühl reicht, um ins Handeln zu kommen.
Dein Gesprächsleitfaden – klar, ruhig, wirksam
Ziel: Hinweise teilen, ohne Schuldzuweisung – und konkrete Veränderungen anstoßen.
- Einstieg: „Mir ist Folgendes aufgefallen und ich mache mir Sorgen … Ich wünsche mir, dass wir das gemeinsam klären.“
- Konkrete Beobachtung (ohne Bewertung): „Am Dienstag und Freitag habe ich Druckstellen am rechten Arm gesehen. Die Bettwäsche war verschmutzt. Meine Mutter wirkt ängstlich, wenn die Pflegekraft im Raum ist.“
- Wunsch/Ziel formulieren: „Ich wünsche mir klare Pflegeplanung, regelmäßige Körperpflege, Dokumentation und dass meine Mutter gehört wird.“
- Verbindlichkeit schaffen: „Welche Schritte leiten Sie bis [Datum] ein? Wann geben Sie mir eine Rückmeldung?“
Dokumentationshilfe – so führst Du ein starkes Pflege-Tagebuch
Was gehört hinein?
- Datum/Uhrzeit/Ort
- Beobachtung (neutral, ohne Unterstellungen)
- Zitat (wörtlich, wenn möglich)
- Wer war anwesend?
- Foto (nur wenn ohne Bloßstellung möglich)
- Was habe ich unternommen? (Gespräch/Mail/Anruf)
- Rückmeldung (wer, wann, was)
Mini-Vorlage (Beispiel):
- 01.03., 16:30, Zimmer 204: Kleidung stark verschmutzt, Unterarm Druckstelle 2 cm. Bewohnerin: „Bitte nicht sagen, sonst gibt’s Ärger.“
- Maßnahme: 17:00 Mail an Pflegedienstleitung, Gespräch angefragt.
- Rückmeldung: Termin 03.03., 10:00 vereinbart.
Warum so wichtig? Die Kette aus Beobachtung → Maßnahme → Reaktion macht Missstände sichtbar und erzwingt Verantwortung.
Offizielle Anlaufstellen – schnell die richtigen Türen finden
Wenn Du in einer akuten Situation bist oder Unterstützung brauchst, zögere nicht, Hilfe zu holen. Alle wichtigen Hotlines und Anlaufstellen in Österreich, Deutschland und der EU findest Du weiter oben im Artikel unter „Wenn das Lächeln verstummt – und was Du dann tun kannst“. Ruf im Notfall sofort die Polizei (133 in AT / 110 in DE / 112 europaweit). Sicherheit geht immer vor – für Dich und Deine:n Angehörige:n.
Wenn schnelle Veränderungen nötig sind – Versorgung sicher wechseln
Wann ein Wechsel sinnvoll ist:
- Wiederholte Verstöße gegen Absprachen/Standards
- Mangelnde Kooperation oder Bagatellisierung von Problemen
- Fortgesetzte Anzeichen von Gewalt oder Vernachlässigung
So gehst Du vor:
- Kurzfristige Überbrückung organisieren (Familie, stundenweise Hilfe, Kurzzeitpflege).
- Vertraglich prüfen: Kündigungsfristen, Sonderkündigung (wichtiger Grund).
- Unterlagen sichern: Pflegeplanung, Berichte, ärztliche Anordnungen, Wunddokumentation.
- Nahtlos übergeben: Medikationsplan, Besonderheiten, Risiko-/Sturzprotokolle.
- Neustart klar regeln: Erwartungen, Pflegestandards, Kommunikationswege schriftlich.
Auf noracares.at findest Du geprüfte Betreuungskräfte – von stundenweiser Entlastung bis 24-Stunden-Betreuung – damit ein Wechsel schnell, sicher und würdevoll gelingt.
Recht & Ethik – was Du wissen solltest
- Einwilligung & Stellvertretung: Wer darf entscheiden? Liegt Vorsorgevollmacht/gesetzliche Vertretung vor? Sonst mit Ärzt:innen/Einrichtung klären, wie Entscheidungen im Sinne der Person getroffen werden.
- Fixierungen/Freiheitsentzug: Nur bei akuter Gefährdung, ärztlicher Anordnung, Dokumentation und regelmäßiger Überprüfung zulässig.
- Datenschutz & Würde: Fotos nur, wenn erforderlich, schützend aufgenommen und sicher verwahrt; keine Bloßstellung.
- Strafrecht: Körperverletzung, sexuelle Übergriffe, Diebstahl/Betrug sind Straftaten – Polizei einschalten.
Nach dem Vorfall – Stabilisierung & Heilung
Für Deine:n Angehörige:n
- Ärztliche Abklärung (körperlich/psychisch), ggf. Trauma-informierte Begleitung.
- Verlässliche Bezugspersonen und vorhersehbare Routinen geben Sicherheit.
- Wieder-Ermächtigung: Wahlmöglichkeiten, respektvolle Kommunikation, Transparenz.
Für Dich
- Entlastung organisieren (Tages-/Kurzzeitpflege, stundenweise Hilfe).
- Beratung (Pflegestützpunkt, Patientenanwaltschaft, psychologische Hilfe).
-
Selbstfürsorge: Schlaf, Pausen, Bewegung, Austausch – Schuldgefühle loslassen.
Warum ein Notfall-Merkblatt so wichtig ist
Im Pflegealltag kann sich eine Situation von einem Moment auf den anderen verändern. Gerade dann, wenn Stress, Sorge oder Überforderung groß sind, hilft ein klarer Leitfaden, den Überblick zu behalten.
Ein Notfall-Merkblatt bündelt alle wichtigen Kontakte, Telefonnummern und nächsten Schritte auf einer Seite – griffbereit, wenn jede Sekunde zählt. Es gibt Sicherheit, schafft Ruhe und ermöglicht schnelles, überlegtes Handeln – auch für Angehörige, Nachbar:innen oder Pflegekräfte, die spontan einspringen.
Am Ende unseres Artikels findest Du deshalb eine hilfreiche Vorlage mit allen wichtigen Ressourcen für Dein persönliches Notfall-Merkblatt zum Ausdrucken.
Bewahre dieses Blatt gut sichtbar auf – z. B. am Kühlschrank oder neben dem Telefon. Im Ernstfall hilft es Dir, schnell, ruhig und sicher zu handeln. Du kannst das Merkblatt auch gemeinsam mit Deiner Pflegekraft oder Familie ausfüllen – so weiß jeder, was im Notfall zu tun ist.
Du musst das nicht allein schaffen
noracares steht an Deiner Seite: Wir helfen Dir, schnell passende, empathische Unterstützung zu finden – transparent, geprüft und auf die Bedürfnisse Deiner Familie abgestimmt. Finde jetzt verlässliche Betreuung auf noracares.at – damit Sicherheit, Würde und Ruhe wieder in den Alltag einkehren.
Gewalt in der Pflege ist ein ernstes Problem, das jedoch erkannt und bekämpft werden kann. Die Wachsamkeit von Angehörigen ist dabei der wichtigste Schutzfaktor. Du bist nicht hilflos! Mit Wissen, Achtsamkeit und Unterstützung kannst Du viel für die Sicherheit und Würde Deiner:s Liebsten tun.
Wichtig ist: Handle aus Verantwortung, nicht aus Angst. Zögere niemals, den Notruf zu wählen oder Behörden einzuschalten. Deine schnelle Reaktion kann viel Leid verhindern.
Wenn Du qualifizierte und vertrauenswürdige Unterstützung suchst, die Deine Standards teilt, dann sprich mit uns. noracares setzt sich für eine Pflege ein, in der Würde, Respekt und Sicherheit an erster Stelle stehen. Registriere Dich jetzt und finde verlässliche Betreuung – und schenke Dir und Deiner Familie wieder mehr Gelassenheit.
Du kannst diese Seite ausdrucken und als persönliches Notfall-Merkblatt verwenden. Bewahre sie gut sichtbar auf – zum Beispiel am Kühlschrank oder neben dem Telefon. Im Ernstfall hilft sie Dir, schnell, ruhig und sicher zu handeln.
Fülle das Merkblatt am besten gemeinsam mit Deiner Pflegekraft oder Familie aus – so weiß jeder, was im Notfall zu tun ist.
- Gewalt in der Pflege: Alle Handlungen oder Unterlassungen, die Pflegebedürftigen Schaden oder Leid zufügen – körperlich, seelisch, sexuell, finanziell oder strukturell.
- Psychische Gewalt: Verletzung durch Worte, Drohungen, Ignorieren, Demütigung oder emotionale Vernachlässigung.
- Vernachlässigung: Unzureichende Versorgung, fehlende Unterstützung bei Hygiene, Ernährung oder sozialen Kontakten.
- Strukturelle Gewalt: Schäden, die durch institutionelle Abläufe, Personalmangel, fehlende Ressourcen oder Zwangsmaßnahmen entstehen.
- Finanzielle Ausbeutung: Unrechtmäßige Nutzung oder Wegnahme von Geld oder Vermögenswerten einer pflegebedürftigen Person.
- Freiheitsentzug: Die Einschränkung der Bewegungsfreiheit (z.B. durch Fixierung, Einsperren) ohne ärztliche Anordnung oder rechtliche Grundlage.
- Resilienz: Innere Widerstandsfähigkeit und Fähigkeit, belastende Situationen gesund zu bewältigen (wichtig für pflegende Angehörige und Fachkräfte).
- Patientenanwaltschaft: Eine unabhängige Anlaufstelle in Österreich zum Schutz der Rechte und Interessen von Patient:innen und Bewohner:innen.
- Überforderung: Gefühl, den Anforderungen im Pflegealltag nicht mehr gewachsen zu sein – oft die Ursache für Stress und ungeduldige Reaktionen.