Pflege ABC - H wie Herzinfarkt
Ein Herzinfarkt ist nicht nur ein medizinischer Notfall – er bringt eine Welle an Unsicherheit und Verantwortung mit sich, besonders für Angehörige. Wenn ein geliebter Mensch plötzlich über Schmerzen in der Brust klagt oder ungewöhnlich erschöpft wirkt, fühlen wir uns oft hilflos. Was kannst Du in dieser Ausnahmesituation tun? Und wie geht es danach weiter, wenn der Alltag plötzlich von Medikamentenplänen, Arztterminen und der Sorge um die Gesundheit Deiner Liebsten bestimmt wird?
Dieser Leitfaden gibt Dir konkrete Antworten – damit Du im Notfall richtig handelst und in der Zeit danach sinnvoll unterstützen kannst. Denn Dein informierter, ruhiger Umgang mit der Situation kann nicht nur Leben retten, sondern auch die Genesung entscheidend beeinflussen.
Du musst diesen Weg nicht alleine gehen!
Du pflegst einen Angehörigen nach einem Herzinfarkt und brauchst Unterstützung? noracares verbindet Dich direkt mit erfahrenen Pflegekräften – unkompliziert, transparent und ohne versteckte Gebühren.
Ein Herzinfarkt (Myokardinfarkt) entsteht, wenn eines der Herzkranzgefäße plötzlich verschlossen wird – meist durch ein Blutgerinnsel, das sich auf einer Plaqueablagerung bildet. Dadurch wird der Herzmuskel nicht mehr ausreichend mit Sauerstoff versorgt. Bleibt die Durchblutung zu lange aus, sterben Herzmuskelzellen unwiederbringlich ab.
Laut der Weltgesundheitsorganisation (WHO) sind Herz-Kreislauf-Erkrankungen auch 2026 weltweit die häufigste Todesursache. In Europa sterben jährlich rund 1,8 Millionen Menschen daran, wobei Herzinfarkte den Hauptanteil ausmachen. In Österreich und Deutschland zählt der Infarkt weiterhin zu den häufigsten Todesursachen, doch die Chancen, ein solches Ereignis gut zu überstehen, sind heute so hoch wie nie zuvor. Dank verbesserter Notfallketten und moderner Diagnostik konnte die Sterblichkeitsrate in den letzten Jahren kontinuierlich gesenkt werden.
Ein historischer Blick: Wann wurde der Herzinfarkt entdeckt?
Herzprobleme begleiten die Menschheit seit Jahrtausenden – doch als klar diagnostizierbares Krankheitsbild wurde der Herzinfarkt erst im 20. Jahrhundert beschrieben. Der russische Arzt Nikolai Anitschkow legte in den 1910er-Jahren mit seiner Forschung zu Cholesterin und Arteriosklerose den Grundstein für unser heutiges Verständnis von Gefäßverkalkung. Die erste klinische Beschreibung eines akuten Myokardinfarkts dokumentierte James Herrick im Jahr 1912.
Ein weiterer Meilenstein war die Einführung des Elektrokardiogramms (EKG) durch Willem Einthoven (Nobelpreis 1924). Das EKG machte Herzrhythmusstörungen und Infarktmuster erstmals sichtbar und revolutionierte die Diagnose.
Heute, im Jahr 2026, hat sich dieses Bild erneut gewandelt: Während Einthovens Gerät noch ganze Räume füllte, tragen Deine Angehörigen die EKG-Technik heute als Smartwatch am Handgelenk. Hochspezialisierte Herzkatheter-Labore und KI-Systeme, die Infarkte in Millisekunden erkennen, sichern das Überleben auf einem historisch einzigartigen Niveau.
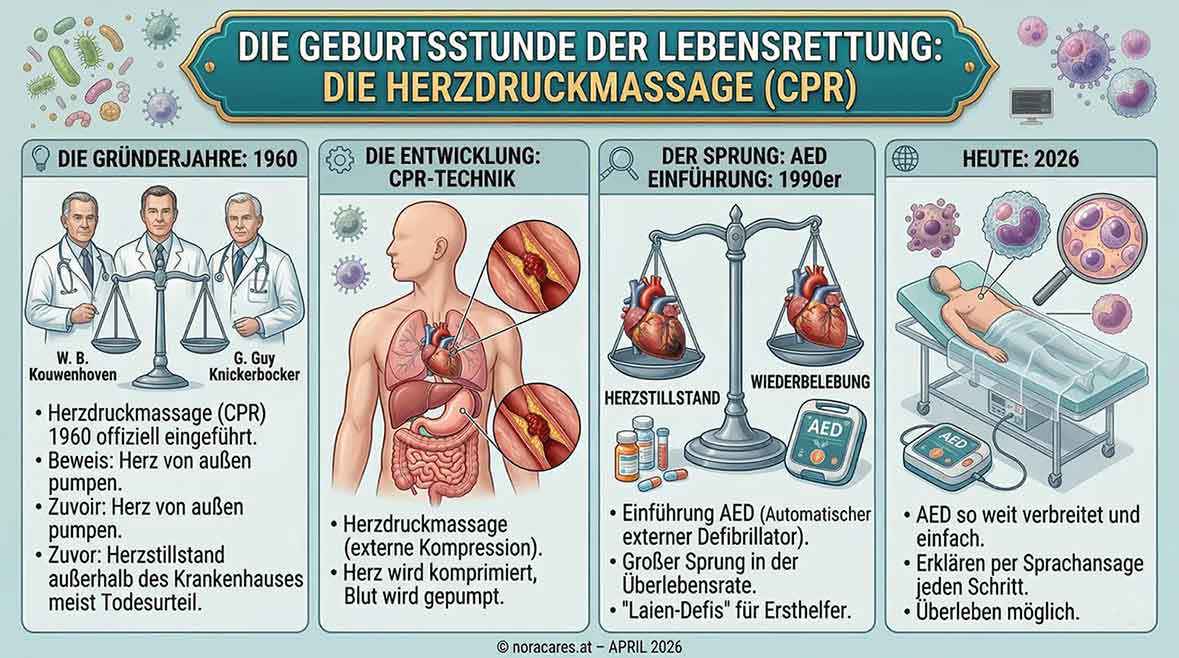
Die Geburtsstunde der Lebensrettung: Die Herzdruckmassage
Wusstest Du, dass die moderne Herzdruckmassage (CPR) erst 1960 offiziell eingeführt wurde? Die Forscher W. B. Kouwenhoven, James Jude und G. Guy Knickerbocker bewiesen damals, dass man ein Herz von außen "pumpen" kann. Zuvor galt ein Herzstillstand außerhalb des Krankenhauses fast immer als Todesurteil.
Die Einführung des AED (Automatischer externer Defibrillator) in den 1990er-Jahren war der nächste große Sprung. Heute, im Jahr 2026, sind diese "Laien-Defis" so weit verbreitet und einfach zu bedienen, dass sie per Sprachansage jeden Schritt erklären.
Ein Herzinfarkt zeigt sich nicht immer mit den klassischen starken Brustschmerzen. Besonders bei Frauen, älteren Menschen oder Diabetikerinnen und Diabetikern können die Symptome untypisch oder schwächer sein. Diesen Unterschied zu kennen kann Leben retten.
Typische Symptome im Vergleich
Je schneller gehandelt wird, desto größer die Überlebenschance – und desto geringer die Schäden am Herzen. Zögere niemals, den Notruf zu wählen. Jede Minute zählt.
So handelst Du richtig – Schritt für Schritt
Schritt 1: Sofort den Notruf wählen
- In Deutschland und europaweit (überall in der EU): 112
- In Österreich: 144 (Rettung).
- Tipp : Nutze Apps wie „Rettungshilfe“ oder integrierte Notfall-Funktionen Deines Smartphones, die Deinen Standort automatisch per GPS an die Leitstelle senden.
Schritt 2: Die betroffene Person beruhigen
Sprich ruhig und bestimmt. Öffne enge Kleidung (Krawatte, Hemdknopf), damit die Atmung leichter fällt. Psychologische Unterstützung senkt den Stresslevel und damit den Sauerstoffbedarf des Herzens.
Schritt 3: Oberkörper leicht aufrichten
Bringe die Person in eine halbsitzende Position (Herz-Lagerung). Das entlastet das Herz mechanisch und erleichtert die Atmung.
Schritt 4: Nicht alleine lassen
Bleibe bei der Person, bis die Rettungskräfte eintreffen. Beobachte die Atmung und das Bewusstsein kontinuierlich.
Schritt 5: Bei Bewusstlosigkeit – Herzdruckmassage starten
Wenn die Person nicht reagiert und keine normale Atmung hat (oder nur nach Luft schnappt), musst Du sofort handeln. Der Ablauf unterscheidet sich je nach Alter:
A. Erwachsene (ab der Pubertät)
- Technik: Beide Hände ineinander verschränkt in die Mitte des Brustkorbs setzen.
- Drucktiefe: 5 bis 6 cm tief drücken.
- Frequenz: 100–120 Mal pro Minute (im Rhythmus von „Stayin' Alive“).
- Verhältnis: 30 Kompressionen, dann 2 Beatmungen. Wenn Du die Beatmung nicht beherrschst: „Hands-only“ – drücke einfach kontinuierlich durch.
B. Kinder (ca. 1 Jahr bis Pubertät)
- Technik: Je nach Größe des Kindes mit einer Hand oder beiden Händen in der Mitte des Brustkorbs.
- Besonderheit: Da die Ursache bei Kindern oft ein Atemproblem ist, beginne idealerweise mit 5 initialen Beatmungen, bevor Du mit dem Drücken startest.
- Drucktiefe: Etwa ein Drittel des Brustkorbdurchmessers (ca. 5 cm).
- Verhältnis: 30 Kompressionen, 2 Beatmungen.
C. Säuglinge (unter 1 Jahr)
- Technik: Zwei-Finger-Technik (Zeige- und Mittelfinger) in der Mitte des Brustkorbs, direkt unterhalb der gedachten Linie zwischen den Brustwarzen.
- Besonderheit: Auch hier mit 5 sanften initialen Beatmungen (Mund über Nase UND Mund des Babys) beginnen.
- Drucktiefe: Etwa ein Drittel des Brustkorbdurchmessers (ca. 4 cm).
- Verhältnis: 30 Kompressionen, 2 Beatmungen (sanftes Pusten).
Wichtiger Hinweis für 2026 (EU-weit): Die Leitlinien des European Resuscitation Council (ERC) betonen für das Jahr 2026: Hör nicht auf! Drücke so lange weiter, bis der Rettungsdienst (112 in der EU / 144 in AT) eintrifft oder die Person wieder deutliche Lebenszeichen (Abwehrbewegungen, Augen öffnen) zeigt. Wenn ein AED (Defibrillator) verfügbar ist, schalte ihn sofort ein – er gibt Dir für jedes Alter (oft mit Kindertaste/Kinderelektroden) die genauen Anweisungen per Sprachausgabe.
Checkliste: Notfallausrüstung für Herzpatienten zu Hause
Damit Du im Ernstfall keine Zeit verlierst, sollte Folgendes griffbereit sein:
- Notrufnummern & Standort: Gut sichtbar (z. B. am Kühlschrank), inklusive der genauen Adresse für den Rettungsdienst.
- Der digitale Notfallpass: Stelle sicher, dass auf dem Smartphone Deines Angehörigen der Notfallpass (Health-App) ausgefüllt ist. Sanitäter können diesen 2026 direkt auslesen.
- Aktueller Medikamentenplan: Besonders wichtig für Informationen über Blutverdünner.
- AED (Defibrillator) finden: Weißt Du, wo der nächste „Defi“ hängt? Viele Gemeinden in AT und DE bieten 2026 Online-Karten oder Apps an, die den nächsten AED-Standort anzeigen.
- Erste-Hilfe-Kurs: In Deutschland und Österreich fördern viele Krankenkassen (wie die ÖGK oder deutsche AOK) spezielle Kurse für pflegende Angehörige.
Wenn es um das Herz geht, ist die Qualität der medizinischen Einrichtung lebensentscheidend. In Europa haben wir das Glück, Zugang zu einigen der weltweit führenden kardiologischen Zentren zu haben.
Österreich: Exzellenz durch Vernetzung
Die Österreichische Kardiologische Gesellschaft (ÖKG) setzt die hohen Qualitätsmaßstäbe für die Alpenrepublik. Besonders wichtig für Dich als Angehörige:r sind die zertifizierten Herzinfarkt-Zentren. Diese Kliniken garantieren eine 24/7-Bereitschaft im Herzkatheter-Labor, was bedeutet, dass rund um die Uhr Spezialist:innen bereitstehen, um verschlossene Gefäße sofort wieder zu öffnen.
Top-Kliniken:
- AKH Wien / MedUni Wien: Eines der größten und renommiertesten Zentren weltweit mit Fokus auf modernste Herzchirurgie.
- Kepler Universitätsklinikum Linz: Führend in der roboterassistierten Herzchirurgie.
- LKH-Universitätsklinikum Graz: Spezialisiert auf komplexe kardiologische Interventionen.
- Tirol Kliniken (Innsbruck): Exzellente Notfallversorgung im alpinen Raum.
Deutschland: Das Netzwerk der „Chest Pain Units“
In Deutschland ist die Versorgung durch die Deutsche Gesellschaft für Kardiologie (DGK) streng reglementiert. Ein Meilenstein sind die über 300 zertifizierten Chest Pain Units (CPU). Diese spezialisierten Notaufnahmen sind darauf getrimmt, unklaren Brustschmerz innerhalb von Minuten zu klären.
Top-Kliniken:
- Deutsche Herzzentrum der Charité (DHZC): Weltweit bekannt für Herztransplantationen und künstliche Herzunterstützungssysteme.
- Herzzentrum Leipzig: Spezialklinik mit höchster Fallzahl bei minimalinvasiven Klappen-Eingriffen.
- Uniklinikum Heidelberg: Vorreiter in der translationalen Kardiologie (von der Forschung direkt zum Patienten).
Wichtige Institution: Deutsche Herzstiftung – Die wichtigste Anlaufstelle für Patienteninformationen und Klinikvergleiche.
Europäische Union: Gemeinsame Standards für Dein Herz
Die Europäische Union sorgt dafür, dass die Herzmedizin nicht an Landesgrenzen halt macht. Durch die Zusammenarbeit führender Institutionen wird sichergestellt, dass ein Patient in Wien dieselbe exzellente Behandlung erfährt wie in Berlin oder Paris.
- European Society of Cardiology (ESC): Das wissenschaftliche Kraftzentrum mit Sitz in Nizza. Die ESC-Leitlinien sind das „Gesetz“ der modernen Kardiologie. 2026 ist das Siegel „ESC Clinical Excellence“ der Goldstandard für Kliniken, die nachweislich die neuesten Forschungsergebnisse in den Klinikalltag integrieren.
- European Alliance for Cardiovascular Health (EACH): Dies ist der wichtigste Zusammenschluss von Patientenorganisationen, Gesundheitsfachkräften und der Industrie auf EU-Ebene. Ihr Ziel 2026: Ein gemeinsamer EU-Aktionsplan für Herzgesundheit, um die Sterblichkeit durch Herzinfarkte europaweit um 20 % zu senken.
- European Health Data Space (EHDS): Anstelle von Pilotprojekten ist 2026 der EHDS die rechtliche Basis. Er ermöglicht es, dass lebenswichtige Patientendaten (wie EKG-Muster und Vorerkrankungen) anonymisiert und EU-weit geteilt werden. Das füttert die KI-Früherkennungssysteme, die dadurch lernen, einen Infarkt bei Frauen oder Diabetikern noch präziser zu identifizieren.
- European Heart Network (EHN): Diese Brüsseler Organisation kämpft auf politischer Ebene für die Prävention von Herz-Kreislauf-Erkrankungen in der gesamten EU.
Die Herzmedizin entwickelt sich rasant – und viele dieser Innovationen erleichtern direkt den Pflegealltag zu Hause.
1. KI-gestützte EKG-Analyse in Echtzeit
KI-Algorithmen zur EKG-Auswertung sind 2026 in vielen europäischen Notaufnahmen im Einsatz und erkennen Infarktmuster – auch sogenannte „stumme" Infarkte – deutlich schneller als herkömmliche Methoden.
Die European Society of Cardiology (ESC) hat in ihren aktuellen Leitlinien den Einsatz von KI-gestützten Diagnosesystemen in der Akutkardiologie empfohlen.
(Quelle: escardio.org und Wie KI das EKG neu definiert | ESC Digital & AI Summit )
2. Wearables & Patches: Herzmonitoring im Alltag
Smartwatches und medizinische Pflaster-Sensoren können Herzrhythmus, Vorhofflimmern und andere Auffälligkeiten kontinuierlich überwachen. Für Angehörige bietet das einen wichtigen Vorteil: Bei kritischen Werten kann das Gerät automatisch eine Benachrichtigung senden.
Die ESC empfiehlt das Monitoring via Wearables für Patienten nach einem Herzinfarkt – besonders zur Früherkennung von Vorhofflimmern.
Ob ein konkretes Gerät als Medizinprodukt zugelassen ist, variiert je nach Hersteller und EU-Land. Lass Dich von Deinem Hausarzt oder Kardiologen beraten, welches Gerät für Deinen Angehörigen geeignet ist.
(Quelle: Wearables: Nützt die Smartwatch Herzpatienten? | Herzstiftung)
3. Neue Medikamente: PCSK9-Hemmer und Inclisiran
PCSK9-Hemmer wie Evolocumab oder Alirocumab sind für Hochrisikopatienten, die Statine nicht vertragen, eine wichtige Alternative zur Cholesterinsenkung. Sie sind in Deutschland und Österreich zugelassen und werden bei entsprechender Indikation von den Krankenkassen erstattet.
Inclisiran – eine siRNA-Therapie, die nur zweimal jährlich gespritzt wird – ist seit einigen Jahren in der EU zugelassen und reduziert das LDL-Cholesterin nachhaltig. Für den Pflegealltag bedeutet das: keine tägliche Tabletteneinnahme, weniger Vergessen, bessere Therapietreue.
(Quelle: herzstiftung.de)
4. Telemedizin und digitale Patientenakten
In Deutschland ermöglicht die elektronische Patientenakte (ePA) seit 2025 die strukturierte digitale Übermittlung von Vitalwerten an die behandelnde Praxis. In Österreich ist ELGA (Elektronische Gesundheitsakte) die entsprechende Infrastruktur.
Blutdruckmessgeräte und Waagen mit digitaler Anbindung können Messwerte direkt in die Praxis übermitteln – bei kritischen Abweichungen kontaktiert das Praxis-Team den Patienten proaktiv. (Bitte für 2026 prüfen: aktuelle Verfügbarkeit und Anbindung je nach Praxis und Region)
Wichtiger Hinweis zu diesem Abschnitt: Die genannten Technologien sind real und in der Entwicklung weit fortgeschritten – einige Details wie genaue Zulassungsklassen, Erstattungsbedingungen oder Produktnamen können sich jedoch schnell ändern. Wir empfehlen, konkrete Produktentscheidungen immer mit dem behandelnden Kardiologen oder Hausarzt abzustimmen.
Vorsorge ist der wirksamste Schutz – wir nennen es heute „Active Heart Management“. Die WHO und die ESC betonen, dass bis zu 80 % der Herzinfarkte durch die Kontrolle von Risikofaktoren vermeidbar wären.
Die wichtigsten Risikofaktoren im Check
Warum 150 Minuten Bewegung?
Die WHO empfiehlt für 2026 weiterhin die „Magische Zahl“ von 150 Minuten moderater körperlicher Aktivität pro Woche. Das entspricht etwa 20 bis 25 Minuten pro Tag – ein zügiger Spaziergang reicht oft schon aus. Bewegung senkt nicht nur den Blutdruck, sondern macht die Gefäße elastisch und „putzt“ die Arterien von innen.
So findest Du Spezialist:innen in Deiner Nähe:
Die Wahl des richtigen Arztes oder der richtigen Ärztin ist der erste Schritt zur Sicherheit. Nutze diese bewährten Portale:
- In Österreich: Die Plattform DocFinder.at ist die erste Adresse, um Kardiolog:innen in Deiner Nähe zu finden – inklusive Patientenbewertungen und Informationen zu Kassen- oder Wahlarztordinationen.
- In Deutschland: Hier bietet die Arztsuche der KBV (Kassenärztliche Bundesvereinigung) oder das Portal Jameda.de eine zuverlässige Suche nach spezialisierten Fachärzt:innen und zertifizierten „Chest Pain Units“.
- In der EU: Über die Website der European Society of Cardiology (ESC) lassen sich zertifizierte Exzellenzzentren in ganz Europa finden. Zudem bietet das EU-Patientenportal Informationen zur grenzüberschreitenden Gesundheitsversorgung.
Wie noracares Dich bei der Prävention unterstützt:
Prävention im Alter ist Teamarbeit. Unsere Pflegekräfte bei noracares unterstützen Deine Liebsten dabei, diese 150 Minuten Bewegung in den Alltag zu integrieren, kochen gemeinsam herzgesunde mediterrane Gerichte und achten auf die pünktliche Medikamenteneinnahme. So wird Vorsorge nicht zur Last, sondern zu einer gemeinsamen Routine, die Sicherheit gibt.
Nach der Entlassung aus dem Krankenhaus beginnt für Dich als Angehörige:r eine entscheidende Phase. Die Pflege erfordert Geduld, Struktur und ein offenes Auge für Warnzeichen.
Die Phasen der Genesung
Tagesroutine: So strukturierst Du die Pflege zu Hause
Morgenroutine – Ein guter Start in den Tag
- Blutdruck und Puls messen und dokumentieren
- Morgenmedikamente pünktlich und mit ausreichend Wasser geben
- Leichtes Frühstück – herzgesund, wenig Salz
- Kurze Bewegungseinheit (Gehen in der Wohnung oder kurzer Spaziergang je nach Genesungsstand)
- Stimmung und Wohlbefinden kurz erfragen
Nachmittagspflege – Schritt für Schritt
- Ruhepause einhalten – Mittagsschlaf wenn gewünscht
- Nachmittagsmedikamente kontrollieren
- Gemeinsam eine kleine Aktivität – Gespräch, Lesen, Gartenblick
- Flüssigkeitszufuhr beachten – mindestens 1,5 bis 2 Liter täglich
- Auf Zeichen von Erschöpfung, Atemnot oder Unruhe achten
Abendroutine – Ruhiger Abschluss
- Abendmedikamente geben
- Entspannte Atmosphäre schaffen – kein Stress, keine aufregenden Nachrichten
- Nachtruhe ermöglichen – aufrechte Schlafposition bei Atemnot
- Kurze Dokumentation des Tages (Vitalwerte, Befinden, Auffälligkeiten)
Medikamentenmanagement nach Herzinfarkt
Die konsequente Medikamenteneinnahme ist eine der wichtigsten Maßnahmen nach einem Herzinfarkt. Häufig verschriebene Medikamente sind:
- Thrombozytenaggregationshemmer (z. B. Aspirin, Clopidogrel) – verhindern neue Gerinnsel
- Betablocker – schützen das Herz, reduzieren den Sauerstoffbedarf
- ACE-Hemmer oder ARBs – senken den Blutdruck, schonen das Herz
- Statine – senken den Cholesterinspiegel
- Aldosteron-Antagonisten – bei Herzinsuffizienz nach Infarkt
Das Herz stärken: Ernährung nach Herzinfarkt
Eine herzgesunde Ernährung ist keine Einschränkung – sie ist ein Geschenk an das Herz.
Die mediterrane Ernährung gilt laut ESC und WHO als besonders herzschützend. Sie basiert auf viel Gemüse, Hülsenfrüchten, Fisch, Olivenöl und wenig rotem Fleisch. Damit diese herzgesunde Umstellung im Alltag auch gelingt, braucht es oft eine helfende Hand.
Du musst das Herz Deiner Familie nicht allein heilen. Die Sorge um einen geliebten Menschen wiegt schwer – lass uns einen Teil dieser Last tragen. Bei noracares findest Du nicht nur Fachwissen, sondern einfühlsame Unterstützung, die Dir die Zeit schenkt, einfach wieder Angehörige:r zu sein.
Regelmäßige Kontrollen geben Sicherheit. Achte auf jede Veränderung – sie kann auf Komplikationen hindeuten.
Vitalzeichen-Protokoll: Was Du täglich messen solltest
Warnzeichen – Wann sofort handeln?
Nach einem Herzinfarkt erleben viele Betroffene Angst, Niedergeschlagenheit oder Depressionen. Laut Studien entwickeln bis zu 30 Prozent der Herzinfarktpatienten in den ersten Wochen depressive Symptome. (Quelle: ESC – Bitte für 2026 prüfen)
Für die betroffene Person
- Raum für Ängste und Gefühle geben – aktiv zuhören ohne zu bewerten
- Über die Angst vor einem Rückfall sprechen – diese Angst ist normal und berechtigt
- Psychologische Begleitung oder Herzgruppen empfehlen
- In Deutschland: Herzsport-Gruppen werden von Krankenkassen gefördert
- In Österreich: Herz-Reha-Programme an spezialisierten Zentren
Für Dich als Pflegende:r
Pflege bedeutet Verantwortung – aber nicht Aufopferung. Achte auch auf Dich.
- Plane Auszeiten – nutze ambulante Dienste oder eine 24-Stunden-Betreuung
- Sprich darüber – tausche Dich mit anderen pflegenden Angehörigen aus
- Informiere Dich – Pflegekurse werden von Krankenkassen in Deutschland und Österreich angeboten
- Hol Dir Beratung – Pflegestützpunkte (DE) und Sozialberatungsstellen (AT) helfen Dir kostenlos
Wenn nach einem Herzinfarkt dauerhafte Einschränkungen wie Erschöpfung oder eingeschränkte Mobilität bestehen, hast Du Anspruch auf Unterstützung.
In Deutschland: Der Pflegegrad
Den Antrag stellst Du bei der Pflegekasse. Anschließend bewertet der Medizinische Dienst (MD) den Grad der Einschränkung.
In Österreich: Die Pflegestufe
Den Antrag auf Pflegegeld stellst Du beim zuständigen Pensionsversicherungsträger. Ein Gutachter stellt den tatsächlichen Pflegebedarf fest.
Leistungen im Überblick
Die Pflege nach einem Herzinfarkt beginnt mit dem Verstehen – und lebt von Aufmerksamkeit, Struktur und ganz viel Herz. Als Angehörige:r machst Du den entscheidenden Unterschied, wenn Du weißt, worauf es ankommt.
Du hast heute die Werkzeuge kennengelernt: von der schnellen Reaktion im Notfall über das moderne 2026er Medikamenten-Management bis hin zur herzgesunden Ernährung. Dieses Wissen macht Dich sicherer und schenkt Deinem Angehörigen Lebensqualität. Aber vergiss nicht: Gute Pflege gelingt nur, wenn auch Du Dich sicher und entlastet fühlst.
Lass uns gemeinsam dafür sorgen, dass das Herz Deiner Familie wieder im Gleichgewicht schlägt. Bei noracares findest Du die fachliche und menschliche Unterstützung, die genau diesen Unterschied macht.
Gemeinsam schaffen wir das.
Bereit für den nächsten Schritt?
Du musst diesen Weg nicht alleine gehen. noracares verbindet Dich direkt mit qualifizierten Pflegekräften, die auf die Herzpflege zu Hause spezialisiert sind – transparent, persönlich und ohne Agenturgebühren. Schenke Deiner Familie die Sicherheit, die sie jetzt braucht.
- Arteriosklerose – Verhärtung und Verengung der Arterien durch Plaqueablagerungen. Ein zentraler Risikofaktor für Herzinfarkt und Schlaganfall.
- Herzdruckmassage (CPR) – Lebensrettende Maßnahme bei Herzstillstand. 30 Kompressionen auf das Brustbein, dann 2 Beatmungen im Wechsel. Seit 1960 standardisierte Notfallmaßnahme.
- Herzinfarkt (Myokardinfarkt) – Absterben von Herzmuskelgewebe durch plötzlichen Verschluss eines Herzkranzgefäßes, meist durch ein Blutgerinnsel.
- Krankenpflege / pflege herzinfarkt – Gesamtheit der pflegenden Maßnahmen nach einem Herzinfarkt: Medikamentengabe, Vitalzeichenkontrolle, Ernährung, Mobilisation und emotionale Begleitung.
- Myokard – Der Herzmuskel, der durch den Herzinfarkt teilweise geschädigt wird.
- PCSK9-Hemmer – Moderne Medikamentenklasse zur Cholesterinsenkung, die das Herzinfarktrisiko bei Hochrisikopatienten deutlich reduziert.
- Plaque – Ablagerungen aus Fett, Cholesterin und anderen Substanzen an den Arterienwänden, die zu Verengung und Verstopfung führen können.
- Statine – Medikamentengruppe zur Senkung des LDL-Cholesterins. Werden nach Herzinfarkt standardmäßig verschrieben.
Thrombose – Bildung eines Blutgerinnsels in einem Blutgefäß, das den Blutfluss behindern und einen Herzinfarkt oder Schlaganfall auslösen kann.
Vitalzeichen – Messbare Körperfunktionen: Blutdruck, Puls, Atemfrequenz, Körpertemperatur und Körpergewicht. Ihre regelmäßige Kontrolle ist nach einem Herzinfarkt essenziell.
Alle Angaben basieren auf verfügbaren Quellen, Stand März 2026. Dieser Artikel wurde für Informationszwecke erstellt und ersetzt keine ärztliche Beratung. Bei anhaltenden Beschwerden wende Dich immer an Deinen Hausarzt oder den ärztlichen Notdienst.
Quellen: who.int, escardio.org, okg.at, dgk.org, herzstiftung.de, gesundheit.gv.at, bundesgesundheitsministerium.de