Pflege ABC - G wie Gastritis
Wenn der Magen rebelliert: Was Du bei Gastritis wissen und beachten solltest
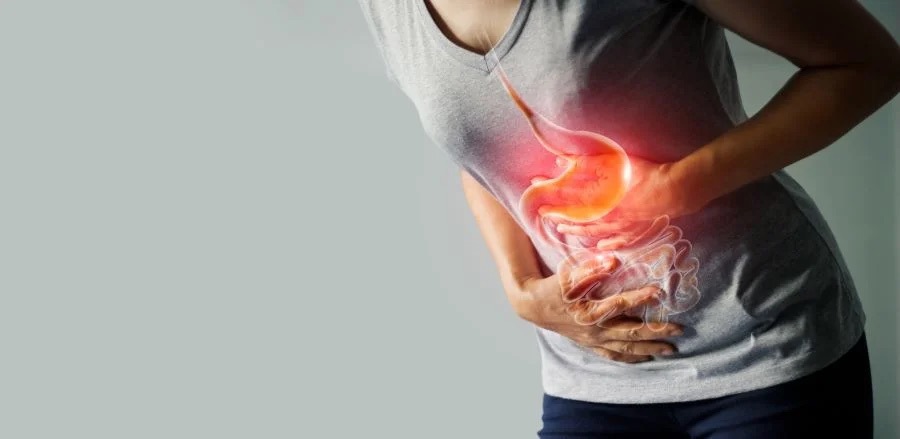
Sauer macht nicht immer lustig – insbesondere nicht bei regelrechten sauren Feuerwerken in Deinem Magen. Woher die Gastritis stammt und wie Du sie behandelst, erfährst Du in diesem Beitrag.
In der westlichen Welt leidet geschätzt fast die Hälfte der über 50-Jährigen an einer chronischen Gastritis. In 80 bis 90 % der Fälle handelt es sich um die sogenannte Typ-B-Gastritis, meist ausgelöst durch das Bakterium Helicobacter pylori. Besonders tückisch: Viele Menschen bemerken den Krankheitsverlauf nicht oder nur sehr spät – weil die Symptome leise beginnen, sich über Monate hinziehen oder mit anderen Beschwerden verwechselt werden.
Doch Gastritis ist nicht nur eine "Magensache". Sie betrifft das Wohlbefinden im Alltag, die Lebensfreude – und im Pflegekontext ganz besonders die Ernährung und Betreuung älterer oder geschwächter Menschen. Ob plötzlich akut oder über lange Zeit chronisch: Eine entzündete Magenschleimhaut kann Schmerzen, Übelkeit und Schwäche verursachen – und stellt Pflegepersonen wie Angehörige oft vor große Herausforderungen.
Umso wichtiger ist es, die Warnzeichen frühzeitig zu erkennen, die Auslöser zu verstehen und gezielt zu handeln. Dieser Artikel zeigt Dir, welche Arten von Gastritis es gibt, worauf Du im Pflegealltag achten solltest – und wie Du mit etwas Achtsamkeit und Wissen Linderung verschaffst.
Was ist Gastritis?
Gastritis ist eine Entzündung der Schleimhaut im Magen – also jener empfindlichen Schutzschicht, die unsere Magenwand vor der eigenen Magensäure bewahrt. Diese Schleimhaut hat die Aufgabe, das aggressive, saure Milieu im Magen im Gleichgewicht zu halten. Wird sie beschädigt oder überreizt, kann das weitreichende Folgen haben: von leichten Beschwerden wie Magendruck und Übelkeit bis hin zu Blutungen, Geschwüren und chronischen Schmerzen【Quelle: gesundheit.gv.at】.
Der Magen ist der säuerlichste Ort unseres Körpers – und das ist kein Zufall. Hier beginnt die Aufspaltung der Nahrung, unterstützt durch Magensäure und Enzyme. Gerät dieses komplexe Gleichgewicht jedoch aus der Bahn – etwa durch Infektionen, Medikamente, Stress oder eine ungesunde Ernährung – reagiert die Schleimhaut mit einer Entzündung: Gastritis【Quelle: gesundheitsinformation.de】.
Fallbeispiel aus der Pflege: Frau Huber (78)
Frau Huber lebt seit einiger Zeit bei ihrer Tochter, die sich liebevoll um sie kümmert. In den letzten Wochen hat sie jedoch zunehmend über Appetitlosigkeit und einen „brennenden Schmerz im Bauch“ geklagt – besonders morgens, nach dem Aufstehen. Die Familie dachte zunächst an eine harmlose Magenverstimmung. Erst durch eine Gastroskopie beim Hausarzt stellte sich heraus: Frau Huber leidet an einer chronischen Typ-B-Gastritis, ausgelöst durch das Bakterium Helicobacter pylori.
Für die Tochter, die bisher selbst gekocht und gepflegt hat, bedeutete die Diagnose eine Umstellung: Schonkost, regelmäßige Medikamenteneinnahme, Vitamin-B12-Gabe und vor allem – Geduld. Denn Gastritis erfordert Zeit und Aufmerksamkeit, vor allem bei älteren Menschen, deren Schleimhäute sensibler reagieren und deren Symptome oft weniger klar ausfallen.
Warum ist das wichtig?
Gerade im Alter sind viele Betroffene auf Unterstützung angewiesen – etwa beim Beobachten von Symptomen, beim Essverhalten oder bei der Medikamenteneinnahme. Für Pflegekräfte bedeutet das: genau hinsehen, achtsam begleiten, und bei anhaltenden Beschwerden frühzeitig ärztliche Hilfe einholen
Warum erkranken wir an Gastritis?
Gastritis ist keine Erkrankung, die „einfach so“ entsteht – sie ist das Ergebnis vieler ineinandergreifender Faktoren, die unser modernes Leben prägen. Ernährung, Lebensstil, psychische Belastung und genetische Voraussetzungen spielen dabei eine zentrale Rolle. Verstehen wir diese Einflüsse besser, können wir Gastritis frühzeitig erkennen – oder im besten Fall sogar vorbeugen.
Die Rolle der Darmflora: Ein empfindliches Gleichgewicht
Unser Verdauungstrakt ist eine hochkomplexe Mikrowelt, in der Billionen von Mikroorganismen leben – auch bekannt als Darmflora oder Mikrobiom. Diese Bakterien arbeiten unermüdlich daran, Nährstoffe aufzuschließen, schädliche Stoffe zu neutralisieren und das Immunsystem zu regulieren. Eine gesunde Flora trägt maßgeblich zum Gleichgewicht im gesamten Verdauungssystem bei – auch im Magen.
Doch: Dieses Gleichgewicht ist empfindlich. Ungesunde Ernährung, übermäßiger Zuckerkonsum, Alkohol, Medikamente (wie NSAR), aber auch chronischer Stress können dazu führen, dass die „guten“ Bakterien zurückgedrängt werden. Die Folge: Das saure Milieu im Magen gerät aus dem Lot – und die Magenschleimhaut reagiert mit Entzündung.
Laut einer Analyse der Deutschen Gesellschaft für Gastroenterologie begünstigen vor allem unregelmäßige Mahlzeiten, übermäßiger Kaffeekonsum und Schlafmangel die Entstehung einer akuten Gastritis【Quelle: DGVS】.
Genetische Disposition: Wenn Magenprobleme in der Familie liegen
Nicht nur Umweltfaktoren, auch unsere Gene spielen eine Rolle. Wer enge Familienmitglieder hat, die häufig unter Magenschmerzen, Unverträglichkeiten oder Gastritis leiden, hat ein höheres Risiko, selbst betroffen zu sein. Die Veranlagung betrifft unter anderem die Säureproduktion, die Regenerationsfähigkeit der Schleimhaut und die individuelle Zusammensetzung der Bakterienflora im Magen.
Ein Gespräch mit dem Hausarzt lohnt sich besonders dann, wenn Symptome wie Aufstoßen, Magendruck oder Appetitlosigkeit immer wieder auftreten – auch wenn sie zunächst unspezifisch wirken.
Pflegealltag: Was bedeutet das für ältere Menschen?
Gerade bei Senior:innen verlaufen viele Erkrankungen – auch die Gastritis – schleichend und werden lange nicht erkannt. Pflegekräfte sollten auf Hinweise achten wie:
- häufiges „Bauchweh“ oder Übelkeit nach dem Essen,
- vermehrtes Ablehnen von Speisen,
- Gewichtsverlust ohne ersichtlichen Grund,
- Blässe, Müdigkeit oder depressive Verstimmungen (Hinweis auf Eisen- oder Vitamin-B12-Mangel).
Typische Auslöser einer Gastritis
Gastritis entsteht selten durch einen einzigen Auslöser. Meist ist es ein Zusammenspiel aus körperlichen, seelischen und äußeren Belastungen, die das sensible Gleichgewicht der Magenschleimhaut stören. Manche Ursachen lassen sich schnell beeinflussen – andere wiederum erfordern eine gezielte medizinische Behandlung.
1. Infektion mit Helicobacter pylori
Die häufigste Ursache für chronische Gastritis ist die Infektion mit dem Bakterium Helicobacter pylori. Es nistet sich in der Magenschleimhaut ein, reizt diese dauerhaft und kann unbehandelt sogar zu Magengeschwüren führen. Schätzungen zufolge sind weltweit bis zu 50 % der Bevölkerung mit dem Bakterium infiziert – oft ohne es zu wissen【Quelle: internisten-im-netz.de】.
Wichtig für die Pflege: Ein einfacher Atemtest oder eine Magenspiegelung kann das Bakterium nachweisen. Die Behandlung erfolgt mit einer sogenannten Eradikationstherapie – einer Kombination aus Antibiotika und einem Protonenpumpenhemmer.
2. Reizstoffe und ungesunde Lebensweise
Stark säurebildende oder reizende Substanzen können die Magenschleimhaut schwächen und eine akute Gastritis auslösen. Dazu gehören:
- übermäßiger Alkoholkonsum
- Nikotin
- Kaffee in großen Mengen
- scharfe oder fettige Speisen
- kohlensäurehaltige Getränke
- zu heiße oder sehr kalte Speisen
Diese Form der Gastritis – oft als Typ-C-Gastritis bezeichnet – entsteht durch chemisch-toxische Reize.
3. Medikamente als stille Auslöser
Ein häufiger, aber oft unterschätzter Risikofaktor sind Medikamente, vor allem:
- Nichtsteroidale Antirheumatika (NSAR) wie Ibuprofen oder Diclofenac
- Bestimmte Blutverdünner
- Kortisonpräparate
Diese Substanzen können bei längerer Einnahme die Schutzschicht der Magenschleimhaut angreifen und entzündliche Reaktionen hervorrufen.
Wenn ältere Menschen regelmäßig Schmerzmittel einnehmen müssen, sollte die Gabe mit einem Arzt abgesprochen und ggf. mit einem Magenschutz kombiniert werden.
4. Psychische Belastungen und Stress
Anhaltender Stress, emotionale Krisen oder Trauer belasten nicht nur die Seele – sie wirken sich auch auf den Magen aus. In Stressphasen produziert der Körper mehr Magensäure, während gleichzeitig die Schutzfunktionen der Schleimhaut herabgesetzt sind.
Pflegekräfte berichten oft davon, dass pflegebedürftige Menschen mit hohem emotionalem Druck häufiger über diffuse Magenbeschwerden klagen – selbst wenn keine klare Ursache vorliegt.
5. Strahlentherapie, Infektionen und andere Faktoren
Auch folgende Auslöser können eine Gastritis begünstigen oder verschlimmern:
- Strahlentherapie im Bauchbereich
- Infektionen mit Viren, Bakterien oder Pilzen
- Chronische Erkrankungen wie Morbus Crohn
- Mechanische oder chemische Reizungen (z. B. durch Gallereflux)
Wenn das saure Milieu kippt…
Wird das empfindliche Gleichgewicht im Magen gestört, machen sich die Beschwerden oft deutlich bemerkbar. Häufige Symptome sind:
- ein brennendes Gefühl im Oberbauch
- Druck hinter dem Brustbein
- Aufstoßen oder Magenschmerzen, die bis in den Rücken oder das Herz ausstrahlen
Diese Symptome können Angst auslösen – vor allem bei älteren oder pflegebedürftigen Menschen, die sie nicht richtig einordnen können.
Diagnose: Wie wird Gastritis festgestellt?
Nicht jeder Magenschmerz bedeutet gleich Gastritis – doch wer über Tage oder Wochen Beschwerden hat, sollte die Warnzeichen ernst nehmen. Gerade bei älteren Menschen oder Pflegebedürftigen wird die Diagnose häufig verzögert, weil Symptome wie Appetitlosigkeit, Übelkeit oder Druck im Oberbauch nicht immer eindeutig zugeordnet werden können.
Erstes Warnsignal: Das ärztliche Gespräch
Am Anfang steht oft ein ausführliches Gespräch mit dem Hausarzt oder der Hausärztin. In der sogenannten Anamnese geht es nicht nur darum, wann und wo der Schmerz auftritt – sondern auch wie er sich anfühlt:
- Tritt der Schmerz nüchtern oder nach dem Essen auf?
- Gibt es Zusatzsymptome wie Übelkeit, Aufstoßen oder Erbrechen?
- Welche Medikamente werden regelmäßig eingenommen?
- Gibt es familiäre Vorbelastungen?
Diese Fragen helfen, mögliche Zusammenhänge zu erkennen und den Verdacht auf Gastritis zu erhärten. Auch Hinweise auf Stress, seelische Belastungen oder frühere Magenprobleme fließen in die Beurteilung ein.
Gerade bei älteren Pflegebedürftigen kann ein verändertes Essverhalten – etwa plötzliches Meiden bestimmter Speisen – ein stiller Hinweis auf eine Magenschleimhautentzündung sein.
Zentrale Untersuchung: Die Magenspiegelung (Gastroskopie)
Bleiben die Beschwerden bestehen oder treten wiederholt auf, wird in der Regel eine Gastroskopie (Magenspiegelung) empfohlen. Sie gilt als der Goldstandard zur Diagnose einer Gastritis.
Ablauf einer Gastroskopie:
- Durchführung durch Fachärzt:innen für Gastroenterologie
- Ein flexibler Schlauch mit Kamera wird durch Mund und Speiseröhre in den Magen eingeführt
- Die Schleimhaut kann dabei direkt begutachtet und beurteilt werden
- Gleichzeitig werden Gewebeproben (Biopsien) entnommen
Diese Proben ermöglichen es, den Grad der Entzündung sowie eine Infektion mit Helicobacter pylori zuverlässig festzustellen.
Hinweis: Die Untersuchung ist heutzutage weitgehend schmerzfrei und dauert meist nur wenige Minuten. Auf Wunsch kann eine leichte Sedierung erfolgen.
Weitere diagnostische Möglichkeiten:
- Atemtest zur Helicobacter pylori-Feststellung: unkompliziert, nicht-invasiv und besonders geeignet für ältere Menschen
- Stuhltest zur Bakteriennachweis
- Blutuntersuchung zur Kontrolle von Entzündungswerten oder Vitamin-B12-Spiegel (wichtig bei Typ-A-Gastritis)
- Ultraschall des Bauches zum Ausschluss anderer Ursachen
【Quelle: NDR Gesundheitsratgeber – Gastritis erkennen und behandeln】.
Akute oder chronische Gastritis?
Nicht jede Magenschleimhautentzündung verläuft gleich. Während eine akute Gastritis meist plötzlich und heftig auftritt, entwickelt sich eine chronische Form oft schleichend – manchmal über Jahre hinweg, ohne dass Betroffene es direkt merken. Besonders bei älteren oder pflegebedürftigen Menschen kann die Unterscheidung entscheidend sein, um rechtzeitig gegenzusteuern.
Akute Gastritis: Wenn der Magen plötzlich streikt
Die akute Gastritis tritt meist als kurzfristige Reaktion auf äußere Reize auf – etwa nach übermäßigem Alkoholkonsum, schwerem Essen, der Einnahme von Schmerzmitteln oder starkem emotionalem Stress. Typisch ist der schnelle, heftige Beginn:
Typische Symptome der akuten Gastritis:
- Plötzliche, brennende Schmerzen im Oberbauch
- Druck- oder Völlegefühl nach dem Essen
- Übelkeit und Erbrechen, teils mit Blutbeimengung (selten)
- Linderung nach dem Essen, aber Rückfall der Schmerzen wenige Stunden später
- Manchmal begleitend: Appetitverlust, Blähungen oder leichtes Fieber
In vielen Fällen heilt die akute Form bei richtiger Ernährung und Stressreduktion innerhalb weniger Tage vollständig aus. Wichtig ist: Der Körper braucht Ruhe – und der Magen eine Pause.
Chronische Gastritis: Die stille Entzündung
Bei der chronischen Gastritis handelt es sich um eine langfristige Entzündung der Magenschleimhaut, die über Wochen, Monate oder sogar Jahre bestehen kann – oft, ohne dass die Betroffenen zunächst etwas bemerken. Laut ada Health entwickeln viele Patient:innen erst im Verlauf Beschwerden, die zunehmend den Alltag belasten.
Typische Symptome der chronischen Gastritis:
- Anhaltender oder wiederkehrender Oberbauchschmerz
- Appetitlosigkeit und frühzeitiges Sättigungsgefühl
- Übelkeit und gelegentliches Erbrechen
- Dunkler, teerartiger Stuhl (Hinweis auf Blutungen)
- Blutarmut (Anämie) durch stillen Blutverlust in der Magenschleimhaut
- Vitamin-B12-Mangel, insbesondere bei Typ-A-Gastritis (autoimmunbedingt)
In manchen Fällen zeigt sich eine chronische Gastritis erst durch Begleiterkrankungen, etwa Müdigkeit, Kreislaufschwäche oder depressive Verstimmungen – verursacht durch die unterschwellige Entzündung und Nährstoffmängel.
Wichtig: Eine unbehandelte chronische Gastritis kann langfristig zu Magengeschwüren oder sogar zu Krebsvorstufen führen. Eine frühzeitige Abklärung und Behandlung ist daher essenziell – besonders in der Pflege älterer Menschen.
Die verschiedenen Gastritis-Typen
Nicht jede Gastritis entsteht gleich – und nicht jede Ursache verlangt die gleiche Pflege oder Behandlung. Für Pflegekräfte und Angehörige ist es daher besonders wichtig, die Unterschiede zu kennen, um Symptome besser einordnen und Betroffene gezielt unterstützen zu können.
Hier eine Übersicht über die wichtigsten Gastritis-Typen:
Pflegehinweis: Gerade bei älteren oder pflegebedürftigen Menschen, die regelmäßig Medikamente einnehmen, lohnt sich ein genauer Blick auf mögliche Symptome einer Typ-C-Gastritis. Scheinbar harmlose Beschwerden wie Appetitlosigkeit oder leichte Übelkeit können frühe Warnzeichen sein.
Für die korrekte Diagnose und Einteilung ist meist eine Gastroskopie mit Biopsie notwendig. Nur so kann die Ursache zuverlässig bestimmt und eine passende Therapie eingeleitet werden.
【Quelle: gesundheit.gv.at – Gastritis】
Kann eine Gastritis von selbst heilen?
Die Antwort hängt ganz von der Form der Gastritis ab – und von der Sorgfalt, mit der man auf erste Beschwerden reagiert.
Akute Gastritis: Ruhe, Schonkost, Geduld
Eine akute Gastritis entsteht oft durch vorübergehende Reize wie stark gewürzte Speisen, Alkohol, Nikotin oder Stress. In vielen Fällen heilt sie tatsächlich von selbst aus, wenn Betroffene schnell gegensteuern:
- 1–2 Tage Fasten, um den Magen zu entlasten
- Danach leichte Schonkost wie Haferschleim, Kamillentee oder Zwieback
- Wärme und Bettruhe, um den Körper zu unterstützen
- Medikamente wie Antazida oder Protonenpumpenhemmer (z. B. Pantoprazol), die die Magensäureproduktion reduzieren
„Die akute Gastritis ist wie ein Warnsignal des Körpers – wer es ernst nimmt und auf Reize verzichtet, kann oft schon nach wenigen Tagen Besserung spüren.“ – Dr. med. Sonja Raspe, Internistin, Quelle: gesundheitsinformation.de
Chronische Gastritis: Hier reicht Schonkost nicht mehr aus
Bei einer chronischen Gastritis – insbesondere vom Typ B (Helicobacter pylori) – reicht Ruhe allein nicht aus. Diese Form erfordert eine gezielte medizinische Behandlung, um langfristige Schäden wie Magengeschwüre oder Blutarmut zu verhindern.
Hier kommt in der Regel eine Eradikationstherapie zum Einsatz, bestehend aus:
- Zwei Antibiotika (z. B. Amoxicillin und Clarithromycin)
- Ein Protonenpumpenhemmer zur Reduktion der Magensäure
Diese Therapie dauert in der Regel 7–14 Tage und erzielt bei korrekter Anwendung sehr gute Ergebnisse. Wichtig ist, dass die Therapie konsequent abgeschlossen wird – auch wenn die Beschwerden bereits nachlassen.
Pflegekräfte sollten auf Anzeichen achten, die auf eine chronische Form hindeuten – etwa Appetitlosigkeit, Müdigkeit, Gewichtsverlust oder häufige Bauchschmerzen nach dem Essen. Eine frühzeitige ärztliche Abklärung ist entscheidend, gerade bei älteren Patient:innen.
Wann selbst behandeln – und wann zum Arzt?
Auch wenn die Symptome milde erscheinen, sollte spätestens nach drei Tagen ohne Besserung ärztlicher Rat eingeholt werden. Bei älteren oder pflegebedürftigen Menschen empfiehlt es sich, frühzeitig den Hausarzt oder die Hausärztin einzubeziehen, da sich Symptome oft atypisch äußern.
Pflege bei Gastritis: Was ist wichtig?
Gastritis kann gerade für ältere oder pflegebedürftige Menschen besonders belastend sein – körperlich wie emotional. Oft äußern sich die Beschwerden unspezifisch: Appetitlosigkeit, Abgeschlagenheit, Bauchdrücken oder einfach das Gefühl, „etwas stimmt nicht“. In solchen Fällen ist eine feinfühlige, gut abgestimmte Pflege von großer Bedeutung.
Wichtige Aufgaben der Pflege
Pflegekräfte und Angehörige spielen eine zentrale Rolle in der Betreuung. Dabei gilt es, sowohl medizinische als auch emotionale Bedürfnisse zu erkennen und zu begleiten:
-
Beobachtung der Symptome: Wann treten Schmerzen auf? Gibt es Übelkeit, Erbrechen oder dunklen Stuhl? All das sollte genau dokumentiert werden – besonders bei Menschen, die sich nicht selbst gut äußern können.
- Angepasste Ernährung:
-
kleine, regelmäßige Portionen
-
fettarme und leicht verdauliche Speisen
-
mild gewürzt – ohne Pfeffer, Chili oder zu viel Salz
-
ausreichend warme Flüssigkeit (z. B. Kräutertees)
- Stressvermeidung: Rituale, leise Musik, sanfte Abläufe – was innere Ruhe schafft, wirkt auch auf den Magen beruhigend. Auch Gespräche, in denen sich Pflegebedürftige verstanden fühlen, können helfen.
- Medikamente nur nach ärztlicher Rücksprache: Schmerzmittel wie Ibuprofen oder Diclofenac können Gastritis verschlimmern. Hier ist ärztliche Absprache unerlässlich.
- Vitamin-B12-Versorgung bei Typ-A-Gastritis: Regelmäßige Blutkontrollen und ggf. Supplementierung sind wichtig.
- Nachkontrolle bei Typ B: Nach einer Antibiotikatherapie (Eradikation) sollte ein Atemtest auf Helicobacter pylori durchgeführt werden, um den Erfolg der Behandlung zu überprüfen.
Natürliche Hausmittel & sanfte Begleiter in der Pflege
Neben der klassischen medizinischen Therapie gibt es einige bewährte Hausmittel, die Beschwerden lindern und den Magen beruhigen können – besonders geeignet in der häuslichen Pflege:
„Viele dieser Mittel stammen aus der traditionellen Erfahrungsmedizin und können unterstützend zur ärztlichen Therapie eingenommen werden – besonders in der Pflege älterer Menschen sind sie eine sanfte Ergänzung.“
– Quelle: praktischarzt.at – Gastritis Hausmittel
Pflege im Alltag – kleine Gesten, große Wirkung
- Teezeiten bewusst gestalten: Eine kleine Teezeremonie mit Kamille oder Fenchel kann für Ruhe und Rituale sorgen – besonders, wenn sie liebevoll begleitet wird.
- Kompott statt Mehlspeise: Ein mildes Apfel- oder Birnenkompott, mit einer Prise Zimt, ersetzt schwere Nachspeisen und tut dem Magen gut.
- Bettplatz am Fenster: Der Blick ins Grüne, Licht und frische Luft – das beeinflusst das seelische Wohlbefinden positiv und wirkt sich auch auf die Verdauung aus.
- Wärmflasche oder Kirschkernkissen: Sanfte Wärme auf dem Bauch entspannt bei Krämpfen und vermittelt Geborgenheit.
noracares unterstützt Dich nicht nur mit praktischen Pflegetipps wie diesen, sondern auch bei der Suche nach einer liebevollen Betreuung für Deine Liebsten. Auf unserer Plattform kannst Du direkt mit Pflegekräften in Kontakt treten – einfach, persönlich und verlässlich.
Achtsam pflegen – damit es nicht mehr sauer aufstößt
Gastritis betrifft nicht nur den Magen – sondern den ganzen Menschen. Besonders im Pflegealltag zeigt sich, wie sehr Verdauung, Wohlbefinden und emotionale Balance miteinander verknüpft sind. Ob akute Beschwerden nach dem Essen oder eine chronische Entzündung, die über Monate unterschätzt wurde – eine rechtzeitige Diagnose, individuell angepasste Ernährung und liebevolle Betreuung machen den entscheidenden Unterschied.
Pflegekräfte und Angehörige sind dabei wichtige Wegbegleiter: durch genaues Beobachten, einfühlsame Gespräche, passende Hausmittel – und manchmal einfach durch eine Tasse Kamillentee zur richtigen Zeit. Mit Achtsamkeit, Wissen und Unterstützung kannst Du viel dazu beitragen, dass sich Deine pflegebedürftigen Liebsten wieder wohler fühlen.
Und: Wenn Du Unterstützung suchst – noracares ist für Dich da. Auf unserer Plattform findest Du qualifizierte Pflegekräfte, die nicht nur helfen, sondern wirklich zuhören.
- Gastritis - Entzündung der Magenschleimhaut, die akut oder chronisch verlaufen kann.
- Helicobacter pylori - Bakterium, das die häufigste Ursache für chronische Gastritis vom Typ B ist.
- Eradikationstherapie - Behandlung zur vollständigen Entfernung von Helicobacter pylori, bestehend aus Antibiotika und einem Säureblocker.
- Protonenpumpenhemmer (PPI) - Medikamentengruppe, die die Produktion von Magensäure verringert (z. B. Pantoprazol, Omeprazol).
- Antazida - Säureneutralisierende Medikamente zur kurzfristigen Linderung von Sodbrennen und Magenschmerzen.
- Schonkost - Leicht verdauliche Ernährung mit milden, fettarmen und nicht reizenden Speisen.
- Vitamin-B12-Mangel - Kann bei Typ-A-Gastritis durch Zerstörung der magensäureproduzierenden Zellen entstehen und zu Blutarmut und neurologischen Beschwerden führen.
- Gastroskopie - Magenspiegelung zur Untersuchung der Magenschleimhaut und Entnahme von Gewebeproben.
Quellen: gesundheitsinformation.de, gesundheit.gv.at, aerzteblatt.de, netdoktor.at (Stand 2025)