ABC-ul Îngrijirii – H ca Hipertensiune & Infarct Miocardic
Un infarct nu este doar o urgență medicală – aduce cu sine un val de nesiguranță și responsabilitate, mai ales pentru aparținători. Când o persoană dragă se plânge brusc de dureri în piept sau pare neobișnuit de epuizată, de multe ori ne simțim neajutorați. Ce poți face într-o astfel de situație excepțională? Și ce urmează după aceea, când viața de zi cu zi este brusc dominată de planuri de medicație, programări la medic și grija pentru sănătatea celor dragi?
Acest ghid îți oferă răspunsuri concrete – pentru ca în caz de urgență să acționezi corect și să poți oferi sprijin util în perioada de după. Pentru că abordarea ta informată și calmă poate nu doar să salveze vieți, ci și să influențeze decisiv recuperarea.
Nu trebuie să parcurgi acest drum singur!
Ai grijă de un membru al familiei după un infarct și ai nevoie de sprijin? noracares te conectează direct cu îngrijitori cu experiență – simplu, transparent și fără taxe ascunse.
Un infarct (infarct miocardic) apare atunci când una dintre arterele coronare se blochează brusc – de obicei din cauza unui cheag de sânge care se formează pe un depozit de placă. Astfel, mușchiul inimii nu mai este alimentat suficient cu oxigen. Dacă circulația sângelui este întreruptă prea mult timp, celulele musculare cardiace mor ireversibil.
Potrivit Organizației Mondiale a Sănătății (OMS), bolile cardiovasculare rămân și în 2026 principala cauză de deces la nivel mondial. În Europa, aproximativ 1,8 milioane de oameni mor anual din această cauză, infarctele reprezentând partea principală. În Austria și Germania, infarctul continuă să fie una dintre cele mai frecvente cauze de deces, însă șansele de a supraviețui bine unui astfel de eveniment sunt astăzi mai mari ca niciodată. Datorită îmbunătățirii lanțurilor de intervenție de urgență și a diagnosticării moderne, rata mortalității a putut fi redusă continuu în ultimii ani.
O privire istorică: când a fost descoperit infarctul?
Problemele cardiace însoțesc omenirea de mii de ani – însă infarctul a fost descris ca tablou clinic clar diagnosticabil abia în secolul al XX-lea. Medicul rus Nikolai Anitschkow a pus în anii 1910, prin cercetările sale asupra colesterolului și arteriosclerozei, bazele înțelegerii actuale a calcificării vaselor. Prima descriere clinică a unui infarct miocardic acut a fost documentată de James Herrick în anul 1912.
Un alt moment de referință a fost introducerea electrocardiogramei (ECG) de către Willem Einthoven (Premiul Nobel 1924). ECG-ul a făcut pentru prima dată vizibile tulburările de ritm cardiac și tiparele de infarct și a revoluționat diagnosticul.
Astăzi, în anul 2026, această imagine s-a schimbat din nou: în timp ce aparatul lui Einthoven ocupa odinioară încăperi întregi, aparținătorii tăi poartă astăzi tehnologia ECG la încheietură sub forma unui smartwatch. Laboratoarele de cateterism cardiac foarte specializate și sistemele AI care recunosc infarctele în milisecunde asigură supraviețuirea la un nivel istoric fără precedent.
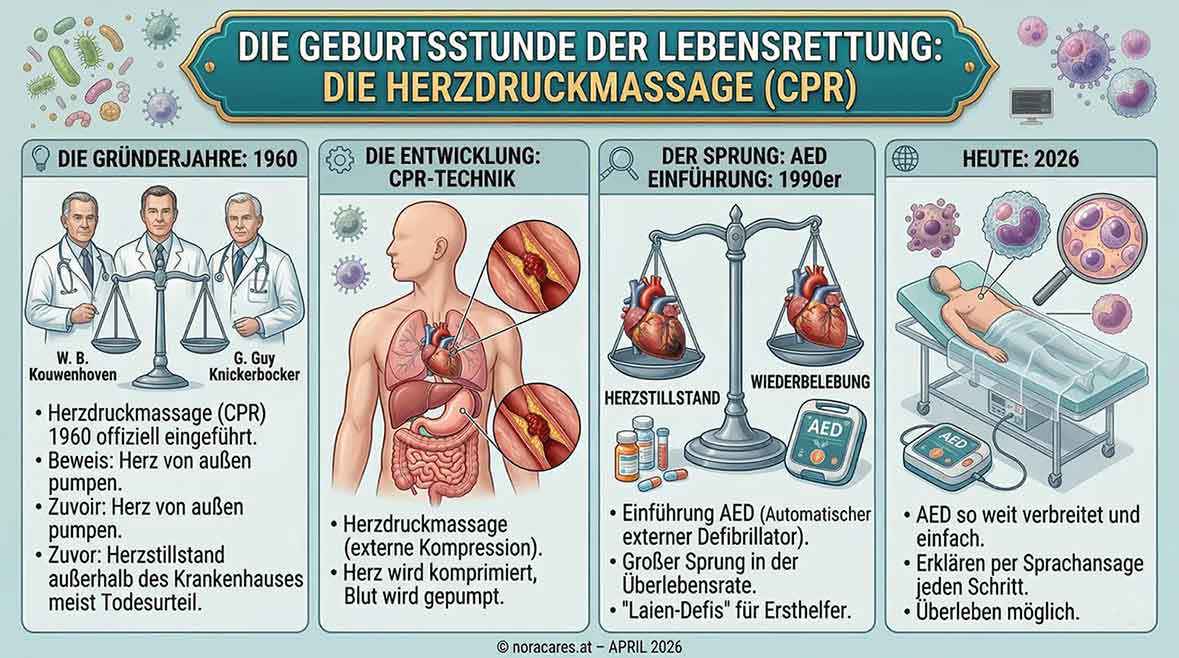
Momentul nașterii salvării de vieți: masajul cardiac
Știai că masajul cardiac modern (CPR) a fost introdus oficial abia în 1960? Cercetătorii W. B. Kouwenhoven, James Jude și G. Guy Knickerbocker au demonstrat atunci că o inimă poate fi „pompată” din exterior. Înainte de asta, un stop cardiac în afara spitalului era aproape întotdeauna considerat o condamnare la moarte.
Introducerea AED-ului (Defibrilator extern automat) în anii 1990 a fost următorul mare salt. Astăzi, în anul 2026, aceste „defibrilatoare pentru laici” sunt atât de răspândite și ușor de folosit, încât explică fiecare pas prin instrucțiuni vocale.
Un infarct nu se manifestă întotdeauna prin clasicele dureri puternice în piept. În special la femei, la persoanele în vârstă sau la persoanele cu diabet, simptomele pot fi atipice sau mai slabe. Cunoașterea acestei diferențe poate salva vieți.
Simptome tipice în comparație
Cu cât se acționează mai repede, cu atât șansele de supraviețuire sunt mai mari – și cu atât mai mici sunt leziunile inimii. Nu ezita niciodată să suni la urgență. Fiecare minut contează.
Așa acționezi corect – pas cu pas
Pasul 1: Sună imediat la serviciul de urgență
- În Germania și în toată Europa (oriunde în UE): 112
- În Austria: 144 (salvare).
- Sfat : Folosește aplicații precum „Rettungshilfe” sau funcțiile integrate de urgență ale smartphone-ului tău, care trimit automat locația ta prin GPS către centrul de coordonare.
Pasul 2: Calmează persoana afectată
Vorbește calm și ferm. Deschide hainele strâmte (cravată, nasturele cămășii), pentru ca respirația să fie mai ușoară. Sprijinul psihologic reduce nivelul de stres și, astfel, necesarul de oxigen al inimii.
Pasul 3: Ridică ușor partea superioară a corpului
Așază persoana într-o poziție semi-șezândă (poziție cardiacă). Aceasta reduce solicitarea mecanică asupra inimii și ușurează respirația.
Pasul 4: Nu lăsa persoana singură
Rămâi lângă persoană până la sosirea echipajelor de salvare. Monitorizează continuu respirația și starea de conștiență.
Pasul 5: În caz de pierdere a conștienței – începe masajul cardiac
Dacă persoana nu reacționează și nu are o respirație normală (sau doar gâfâie după aer), trebuie să acționezi imediat. Procedura diferă în funcție de vârstă:
A. Adulți (de la pubertate)
- Tehnică: Așază ambele mâini împreunate în centrul cutiei toracice.
- Adâncimea compresiei: Apasă la o adâncime de 5 până la 6 cm.
- Frecvență: 100–120 de ori pe minut (în ritmul „Stayin' Alive”).
- Raport: 30 de compresii, apoi 2 ventilații. Dacă nu stăpânești ventilația: „Hands-only” – pur și simplu continuă să apeși fără întrerupere.
B. Copii (aprox. 1 an până la pubertate)
- Tehnică: În funcție de mărimea copilului, cu o singură mână sau cu ambele mâini în centrul cutiei toracice.
- Particularitate: Deoarece cauza la copii este adesea o problemă respiratorie, în mod ideal începe cu 5 ventilații inițiale înainte să începi compresiile.
- Adâncimea compresiei: Aproximativ o treime din diametrul cutiei toracice (cca. 5 cm).
- Raport: 30 de compresii, 2 ventilații.
C. Sugari (sub 1 an)
- Tehnică: Tehnica cu două degete (aratătorul și degetul mijlociu) în centrul cutiei toracice, direct sub linia imaginară dintre mameloane.
- Particularitate: Și aici începe cu 5 ventilații inițiale blânde (gura peste NASUL ȘI gura bebelușului).
- Adâncimea compresiei: Aproximativ o treime din diametrul cutiei toracice (cca. 4 cm).
- Raport: 30 de compresii, 2 ventilații (suflare ușoară).
Indicație importantă pentru 2026 (la nivelul UE): Ghidurile European Resuscitation Council (ERC) subliniază pentru anul 2026: Nu te opri! Continuă să apeși până când ajunge serviciul de urgență (112 în UE / 144 în AT) sau persoana arată din nou semne clare de viață (mișcări de apărare, deschiderea ochilor). Dacă un AED (defibrilator) este disponibil, pornește-l imediat – îți oferă instrucțiunile exacte pentru orice vârstă (adesea cu buton pentru copii/electrozi pentru copii) prin ghidare vocală.
Listă de verificare: echipament de urgență pentru pacienții cardiaci acasă
Pentru a nu pierde timp în caz de urgență, următoarele ar trebui să fie la îndemână:
- Numere de urgență & locația: La vedere (de ex. pe frigider), inclusiv adresa exactă pentru serviciul de urgență.
- Pașaportul digital de urgență: Asigură-te că pe smartphone-ul rudei tale este completat pașaportul de urgență (aplicația Health). În 2026, paramedicii îl pot citi direct.
- Plan actual de medicație: Deosebit de important pentru informațiile despre anticoagulante.
- Găsirea AED-ului (defibrilatorului): Știi unde este montat cel mai apropiat „defi”? Multe localități din AT și DE oferă în 2026 hărți online sau aplicații care afișează locația celui mai apropiat AED.
- Curs de prim ajutor: În Germania și Austria, multe case de asigurări de sănătate (precum ÖGK sau AOK din Germania) susțin cursuri speciale pentru rudele care oferă îngrijire.
Când este vorba despre inimă, calitatea instituției medicale poate decide între viață și moarte. În Europa, avem norocul de a avea acces la unele dintre cele mai importante centre de cardiologie din lume.
Austria: excelență prin interconectare
Societatea Austriacă de Cardiologie (ÖKG) stabilește standardele înalte de calitate pentru republica alpină. Deosebit de importante pentru tine ca aparținător sunt centrele certificate pentru infarct miocardic. Aceste clinici garantează disponibilitate 24/7 în laboratorul de cateterism cardiac, ceea ce înseamnă că specialiștii sunt pregătiți permanent să redeschidă imediat vasele blocate.
Clinici de top:
- AKH Viena / MedUni Viena: Unul dintre cele mai mari și renumite centre din lume, cu accent pe chirurgia cardiacă de ultimă generație.
- Spitalul Universitar Kepler Linz: Lider în chirurgia cardiacă asistată de roboți.
- LKH-Spitalul Universitar Graz: Specializat în intervenții cardiologice complexe.
- Clinici Tirol (Innsbruck): Îngrijire de urgență excelentă în zona alpină.
Germania: rețeaua „Chest Pain Units”
În Germania, îngrijirea este strict reglementată de Societatea Germană de Cardiologie (DGK). O etapă importantă sunt cele peste 300 de Chest Pain Units (CPU). Aceste unități specializate de primiri urgențe sunt concepute pentru a clarifica durerile toracice neclare în câteva minute.
Clinici de top:
- Centrul German al Inimii al Charité (DHZC): Cunoscut la nivel mondial pentru transplanturile de inimă și sistemele artificiale de susținere cardiacă.
- Centrul Inimii Leipzig: Clinică specializată cu cel mai mare număr de cazuri pentru intervenții minim invazive la valve.
- Spitalul Universitar Heidelberg: Pionier în cardiologia translațională (de la cercetare direct la pacient).
Instituție importantă: Fundația Germană a Inimii – Cea mai importantă sursă de informare pentru pacienți și pentru comparații între clinici.
Uniunea Europeană: standarde comune pentru inima ta
Uniunea Europeană se asigură că medicina cardiacă nu se oprește la granițele naționale. Prin colaborarea instituțiilor de top, se garantează că un pacient din Viena primește același tratament excelent ca unul din Berlin sau Paris.
- Societatea Europeană de Cardiologie (ESC): Centrul științific de forță cu sediul la Nisa. Ghidurile ESC sunt „legea” cardiologiei moderne. În 2026, sigiliul „ESC Clinical Excellence” este standardul de aur pentru clinicile care integrează demonstrabil cele mai noi rezultate ale cercetării în practica de zi cu zi.
- Alianța Europeană pentru Sănătate Cardiovasculară (EACH): Aceasta este cea mai importantă alianță de organizații ale pacienților, profesioniști din sănătate și industrie la nivelul UE. Obiectivul lor pentru 2026: un plan comun de acțiune al UE pentru sănătatea inimii, pentru a reduce mortalitatea prin infarct miocardic în întreaga Europă cu 20 %.
- Spațiul european al datelor privind sănătatea (EHDS): În locul proiectelor-pilot, în 2026 EHDS este baza legală. El face posibil ca datele vitale ale pacienților (cum ar fi modelele EKG și afecțiunile preexistente) să fie partajate anonimizat la nivelul UE. Acest lucru alimentează sistemele de depistare precoce bazate pe IA, care învață astfel să identifice și mai precis un infarct la femei sau la diabetici.
- Rețeaua Europeană a Inimii (EHN): Această organizație din Bruxelles luptă la nivel politic pentru prevenirea bolilor cardiovasculare în întreaga UE.
Medicina cardiacă se dezvoltă rapid – iar multe dintre aceste inovații ușurează direct viața de îngrijire acasă.
1. Analiză EKG asistată de IA în timp real
Algoritmii de IA pentru evaluarea EKG-ului sunt utilizați în 2026 în multe unități de primiri urgențe din Europa și recunosc tiparele de infarct – inclusiv așa-numitele infarcte „tăcute” – mult mai rapid decât metodele convenționale.
Societatea Europeană de Cardiologie (ESC) a recomandat în ghidurile sale actuale utilizarea sistemelor de diagnostic asistate de IA în cardiologia acută.
(Sursă: escardio.org și Cum redefinește IA EKG-ul | ESC Digital & AI Summit )
2. Wearables & plasturi: monitorizarea inimii în viața de zi cu zi
Smartwatch-urile și senzorii medicali sub formă de plasture pot monitoriza continuu ritmul cardiac, fibrilația atrială și alte nereguli. Pentru aparținători, acest lucru oferă un avantaj important: la valori critice, dispozitivul poate trimite automat o notificare.
ESC recomandă monitorizarea prin wearables pentru pacienții după un infarct miocardic – în special pentru depistarea precoce a fibrilației atriale.
Dacă un dispozitiv concret este autorizat ca dispozitiv medical variază în funcție de producător și de țara UE. Cere sfatul medicului tău de familie sau al cardiologului pentru a afla ce dispozitiv este potrivit pentru ruda ta.
(Sursă: Wearables: Sunt utile smartwatch-urile pentru pacienții cardiaci? | Herzstiftung)
3. Medicamente noi: inhibitori PCSK9 și Inclisiran
Inhibitorii PCSK9 precum Evolocumab sau Alirocumab sunt o alternativă importantă pentru reducerea colesterolului la pacienții cu risc înalt care nu tolerează statinele. Aceștia sunt autorizați în Germania și Austria și sunt rambursați de casele de asigurări de sănătate atunci când există indicația corespunzătoare.
Inclisiran – o terapie siRNA administrată doar de două ori pe an – este autorizată în UE de câțiva ani și reduce în mod durabil colesterolul LDL. Pentru îngrijirea de zi cu zi, acest lucru înseamnă: fără administrare zilnică de comprimate, mai puține uitări, aderență mai bună la tratament.
(Sursă: herzstiftung.de)
4. Telemedicină și dosare medicale digitale
În Germania, dosarul electronic al pacientului (ePA) permite din 2025 transmiterea digitală structurată a valorilor vitale către cabinetul medical curant. În Austria, ELGA (Dosarul Electronic de Sănătate) este infrastructura corespunzătoare.
Tensiometrele și cântarele cu conectare digitală pot transmite valorile măsurate direct către cabinet – în cazul unor abateri critice, echipa medicală contactează pacientul în mod proactiv. (Te rugăm să verifici pentru 2026: disponibilitatea actuală și conectarea în funcție de cabinet și regiune)
Notă importantă despre această secțiune: Tehnologiile menționate sunt reale și se află într-un stadiu avansat de dezvoltare – totuși, unele detalii precum clasele exacte de autorizare, condițiile de rambursare sau denumirile produselor se pot schimba rapid. Recomandăm ca deciziile concrete privind produsele să fie întotdeauna discutate cu cardiologul curant sau cu medicul de familie.
Prevenția este cea mai eficientă protecție – astăzi o numim „Active Heart Management”. OMS și ESC subliniază că până la 80 % dintre infarcte ar putea fi prevenite prin controlul factorilor de risc.
Cei mai importanți factori de risc, verificați
De ce 150 de minute de mișcare?
OMS recomandă și în 2026 în continuare „numărul magic” de 150 de minute de activitate fizică moderată pe săptămână. Asta înseamnă aproximativ 20 până la 25 de minute pe zi – adesea este suficientă o plimbare vioaie. Mișcarea nu doar scade tensiunea arterială, ci face vasele elastice și „curăță” arterele din interior.
Așa găsești specialiști în apropierea ta:
Alegerea medicului potrivit sau a medicului potrivit este primul pas spre siguranță. Folosește aceste portaluri verificate:
- În Austria: Platforma DocFinder.at este prima opțiune pentru a găsi cardiologi în apropierea ta – inclusiv evaluări ale pacienților și informații despre cabinete cu contract cu casa de asigurări sau private.
- În Germania: Aici oferă căutarea de medici a KBV (Asociația Federală a Medicilor de Asigurări de Sănătate) sau portalul Jameda.de o căutare fiabilă pentru medici specialiști și „Chest Pain Units” certificate.
- În UE: Prin intermediul site-ului European Society of Cardiology (ESC) pot fi găsite centre de excelență certificate din întreaga Europă. În plus, portalul UE pentru pacienți oferă informații despre asistența medicală transfrontalieră.
Cum te sprijină noracares în prevenție:
Prevenția la vârsta înaintată este muncă de echipă. Îngrijitorii noștri de la noracares îi sprijină pe cei dragi ai tăi să integreze aceste 150 de minute de mișcare în viața de zi cu zi, gătesc împreună preparate mediteraneene sănătoase pentru inimă și se asigură de administrarea la timp a medicamentelor. Astfel, prevenția nu devine o povară, ci o rutină comună care oferă siguranță.
După externarea din spital începe pentru tine, ca aparținător/oare, o fază decisivă. Îngrijirea necesită răbdare, structură și un ochi atent pentru semnalele de avertizare.
Fazele recuperării
Rutina zilnică: Așa structurezi îngrijirea acasă
Rutina de dimineață – Un început bun de zi
- Măsoară și documentează tensiunea arterială și pulsul
- Administrează medicamentele de dimineață la timp și cu suficientă apă
- Mic dejun ușor – sănătos pentru inimă, puțină sare
- Scurtă sesiune de mișcare (mers prin locuință sau o scurtă plimbare, în funcție de stadiul recuperării)
- Întreabă pe scurt despre stare și bunăstare
Îngrijirea de după-amiază – Pas cu pas
- Respectă pauza de odihnă – somn de prânz dacă se dorește
- Verifică medicamentele de după-amiază
- Împreună o activitate mică – conversație, lectură, privit grădina
- Ai grijă la aportul de lichide – cel puțin 1,5 până la 2 litri zilnic
- Fii atent(ă) la semne de epuizare, lipsă de aer sau neliniște
Rutina de seară – Încheiere liniștită
- Administrează medicamentele de seară
- Creează o atmosferă relaxată – fără stres, fără știri agitate
- Asigură odihna de noapte – poziție de somn ridicată în caz de lipsă de aer
- Scurtă documentare a zilei (valori vitale, stare, observații)
Gestionarea medicamentelor după infarct
Administrarea consecventă a medicamentelor este una dintre cele mai importante măsuri după un infarct. Medicamentele prescrise frecvent sunt:
- Inhibitori ai agregării trombocitare (de ex. Aspirină, Clopidogrel) – previn formarea unor noi cheaguri
- Beta-blocante – protejează inima, reduc necesarul de oxigen
- Inhibitori ECA sau ARB-uri – scad tensiunea arterială, protejează inima
- Statine – scad nivelul colesterolului
- Antagoniști ai aldosteronului – în caz de insuficiență cardiacă după infarct
Întărirea inimii: Alimentația după infarct
O alimentație sănătoasă pentru inimă nu este o restricție – este un cadou pentru inimă.
Dieta mediteraneană este considerată, potrivit ESC și OMS, ca fiind deosebit de protectoare pentru inimă. Ea se bazează pe multe legume, leguminoase, pește, ulei de măsline și puțină carne roșie. Pentru ca această schimbare sănătoasă pentru inimă să reușească și în viața de zi cu zi, este adesea nevoie de o mână de ajutor.
Nu trebuie să vindeci singur(ă) inima familiei tale. Grija pentru o persoană dragă apasă greu – lasă-ne să purtăm o parte din această povară. La noracares găsești nu doar cunoștințe de specialitate, ci și sprijin empatic, care îți oferă timpul de a fi pur și simplu din nou rudă apropiată.
Controalele regulate oferă siguranță. Fii atent(ă) la orice schimbare – aceasta poate indica complicații.
Protocolul semnelor vitale: Ce ar trebui să măsori zilnic
Semne de avertizare – Când trebuie acționat imediat?
După un infarct, mulți pacienți experimentează anxietate, tristețe sau depresie. Potrivit studiilor, până la 30 la sută dintre pacienții cu infarct dezvoltă simptome depresive în primele săptămâni. (Sursa: ESC – Vă rugăm verificați pentru 2026)
Pentru persoana afectată
- Oferă spațiu pentru temeri și sentimente – ascultă activ fără să judeci
- Vorbește despre teama de o recidivă – această teamă este normală și justificată
- Recomandă sprijin psihologic sau grupuri pentru inimă
- În Germania: Grupurile de sport cardiac sunt sprijinite de casele de asigurări de sănătate
- În Austria: Programe de reabilitare cardiacă în centre specializate
Pentru tine ca îngrijitor/oare
Îngrijirea înseamnă responsabilitate – dar nu sacrificiu de sine. Ai grijă și de tine.
- Planifică pauze – folosește servicii ambulatorii sau o îngrijire 24 de ore
- Vorbește despre asta – schimbă idei cu alte rude care îngrijesc
- Informează-te – cursurile de îngrijire sunt oferite de casele de asigurări de sănătate în Germania și Austria
- Cere consiliere – centrele de sprijin pentru îngrijire (DE) și centrele de consiliere socială (AT) te ajută gratuit
Dacă după un infarct persistă limitări permanente, precum epuizarea sau mobilitatea redusă, ai dreptul la sprijin.
În Germania: Gradul de îngrijire
Cererea o depui la casa de asigurări pentru îngrijire. Ulterior, Serviciul Medical (MD) evaluează gradul limitării.
În Austria: Nivelul de îngrijire
Cererea pentru indemnizația de îngrijire o depui la instituția competentă de asigurări de pensii. Un evaluator stabilește necesarul real de îngrijire.
Prestațiile dintr-o privire
Îngrijirea după un infarct începe cu înțelegerea – și trăiește din atenție, structură și foarte mult suflet. Ca aparținător, faci diferența decisivă atunci când știi la ce trebuie să fii atent.
Astăzi ai învățat instrumentele: de la reacția rapidă în caz de urgență până la managementul modern al medicamentelor din 2026 și până la alimentația sănătoasă pentru inimă. Aceste cunoștințe te fac mai sigur și oferă persoanei dragi calitate a vieții. Dar nu uita: Îngrijirea bună reușește doar atunci când și tu te simți în siguranță și susținut.
Să ne asigurăm împreună că inima familiei tale bate din nou în echilibru. La noracares găsești sprijinul profesional și uman care face exact această diferență.
Împreună reușim.
Pregătit pentru următorul pas?
Nu trebuie să parcurgi acest drum singur. noracares te conectează direct cu îngrijitori calificați, specializați în îngrijirea cardiacă la domiciliu – transparent, personal și fără taxe de agenție. Oferă familiei tale siguranța de care are nevoie acum.
- Arterioscleroză – Întărirea și îngustarea arterelor prin depuneri de plăci. Un factor major de risc pentru infarct și accident vascular cerebral.
- Masaj cardiac (CPR) – Măsură salvatoare de viață în caz de stop cardiac. 30 de compresii pe stern, apoi 2 respirații, alternativ. Măsură standardizată de urgență din 1960.
- Infarct (infarct miocardic) – Moartea țesutului muscular cardiac din cauza blocării bruște a unei artere coronare, de obicei printr-un cheag de sânge.
- Îngrijire medicală / îngrijire infarct – Totalitatea măsurilor de îngrijire după un infarct: administrarea medicamentelor, monitorizarea semnelor vitale, alimentație, mobilizare și suport emoțional.
- Miocard – Mușchiul inimii care este afectat parțial în urma infarctului.
- Inhibitori PCSK9 – Clasă modernă de medicamente pentru scăderea colesterolului, care reduce semnificativ riscul de infarct la pacienții cu risc ridicat.
- Placă – Depuneri de grăsimi, colesterol și alte substanțe pe pereții arterelor, care pot duce la îngustare și blocaj.
- Statine – Grup de medicamente pentru scăderea colesterolului LDL. Sunt prescrise standard după un infarct.
Tromboză – Formarea unui cheag de sânge într-un vas, care poate împiedica fluxul sanguin și poate declanșa un infarct sau un accident vascular cerebral.
Semne vitale – Funcții corporale măsurabile: tensiune arterială, puls, frecvență respiratorie, temperatură corporală și greutate. Monitorizarea lor regulată este esențială după un infarct.
Toate informațiile se bazează pe surse disponibile, situația din martie 2026. Acest articol a fost creat în scop informativ și nu înlocuiește consultul medical. În caz de simptome persistente, adresează-te întotdeauna medicului de familie sau serviciului medical de urgență.
Surse: who.int, escardio.org, okg.at, dgk.org, herzstiftung.de, gesundheit.gv.at, bundesgesundheitsministerium.de